Ревматоидный артрит лекарства последнего поколения. Лечение ревматоидного артрита: препараты для суставов
В 2017 г. на фармрынок выйдет первый российский биологический препарат, предназначенный для лечения тяжёлых форм ревматоидного артрита, при которых стандартная терапия оказалась бессильна.
Около 1% жителей нашей планеты знают о ревматоидном артрите не понаслышке. Сильные суставные боли, сопровождающиеся воспалением и последующим разрушением суставов и костей, — то, что ждёт каждого заболевшего.
В норме наш организм борется против чужеродных агентов: бактерий, вирусов. Но если происходят нарушения в иммунитете, то организм начинает вырабатывать антитела к собственным клеткам и органам. Так, при ревматоидном артрите антитела начинают работать против собственных структурных элементов сустава: синовиальной оболочки, суставных поверхностей, хряща, кости.
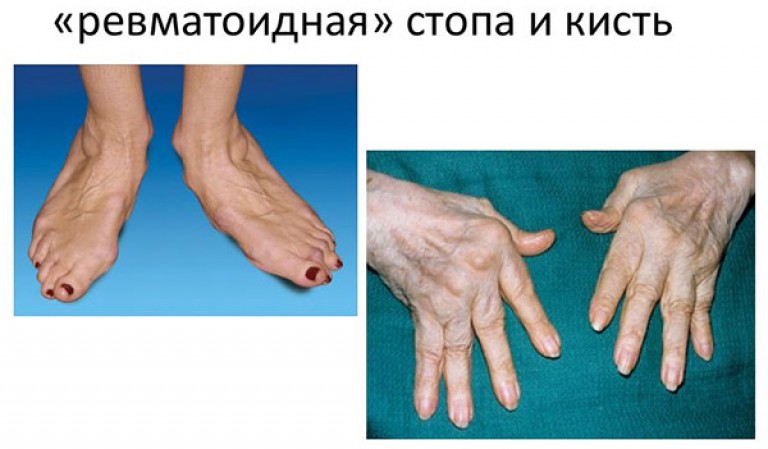
Ревматоидный артрит может начаться с таких симптомов, как недомогание, слабость, повышение температуры до субфебрильных цифр, снижение аппетита, похудание, появление скованности по утрам. Скованность проявляется затруднением первых движений сразу после периода пробуждения и ограничением движений в одном, а чаще в нескольких суставах. По мере прогрессирования заболевания даже самая привычная для человека домашняя работа становится испытанием. Симптомы нарастают в течение нескольких недель, месяцев и даже лет. Распознать начало заболевания сложно. Часто врач имеет дело с уже прогрессирующим заболеванием. Собственно, воспаление начинается, как правило, с мелких суставов кистей и стоп, затрагивает симметричные суставы, распространяется со временем на локтевые, плечевые, коленные и другие суставы. Воспаление в суставах сопровождается накоплением в них синовиальной жидкости, что внешне проявляется припуханием, болезненностью. Болезнь носит хронический характер с периодами обострений.
Новый препарат также эффективен при тяжёлых хронических воспалительных заболеваниях кишечника, анкилозирующем спондилите и псориазе. Это биоаналог импортного биологического лекарственного средства «Ремикейд» (инфликсимаб). Он полностью создан в России: от субстанции до готовой лекарственной формы. Общий объём инвестиций отечественной компании BIOCAD в разработку составит порядка 15 млн долл. По оценкам специалистов, добавление инфликсимаба к стандартной терапии ревматоидного артрита и других упоминаемых выше заболеваний позволяет добиться ремиссии почти у 50% больных, которым не помогло стандартное лечение. Однако в России только порядка 10% пациентов с ревматоидным артритом получают биологические препараты, включая инфликсимаб. В 2014 г., по данным Headway, государство закупило 75 000 флаконов инфликсимаба. Этого объёма достаточно для 2800 больных с ревматоидным артритом. Однако реальная потребность гораздо выше. По оценкам экспертов, в России порядка 140 000—150 000 больных. На сегодняшний день средневзвешенная рыночная цена за одну упаковку инфликсимаба объёмом 100 мг составляет около 40 000 руб. Для одной инфузии (инъекции) пациенту необходимо в среднем четыре флакона. А за год больной должен получить девять таких инфузий. В итоге стоимость годового лечения только на одного пациента составляет практически 1,5 млн руб. А если таких пациентов 150 000 человек, то сумма оказывается неподъёмной для системы здравоохранения. В Европе сейчас активно реализуют стратегию по замене дорогих и недоступных оригинальных биологических препаратов биоаналогами. По данным Datamonitor, ежегодно мировой рынок этого класса препаратов вырастает на 18—20%. Стоимость биоаналогов значительно ниже, а по качеству и эффективности при соблюдении необходимых европейских стандартов они не уступают оригинальным лекарствам. Такого же подхода придерживаются и российские компании из «Новой фармы». Так, отечественный биоаналог инфликсимаба производства BIOCAD будет стоить как минимум на 15% меньше зарегистрированной цены оригинального препарата. В итоге государство сможет значительно увеличить объём закупки инфликсимаба и больше российских пациентов получат современный препарат. Переход на биоаналоги отечественного производства — самый эффективный путь избавления от импортозависимости. И сейчас происходит перелом в сторону российских фармацевтических компаний. Так, доля отечественных препаратов в объёме закупок по самой дорогостоящей государственной программе «7 высокозатратных нозологий» в стоимостном выражении увеличивается с каждым годом. В 2012 г. — это было всего 9%, а в 2014-м — уже 27%. Рост в три раза. Эксперты ожидают, что биоаналог инфликсимаба займёт минимум 50% текущего объёма рынка.
«Отечественное лекарственное средство будет полностью производиться в России: от субстанции до готовой лекарственной формы, — рассказывает генеральный директор компании BIOCAD Дмитрий Морозов. — Поэтому его цена не будет зависеть от колебаний курса валют и геополитической ситуации».
Сейчас биоаналог инфликсимаба проходит международное многоцентровое клиническое исследование среди больных анкилозирующим спондилитом. Дизайн испытания построен в соответствии с рекомендациями Европейского агентства по лекарственным препаратам (European Medicines Agency, EMA) по клиническим исследованиям биоаналогов препаратов моноклональных антител. Будет проведён анализ эквивалентности биоаналога оригинальному препарату импортного производства по параметрам безопасности, эффективности, фармакокинетики и иммуногенности. Исследование продлится два года и будет осуществляться на территории России, Белоруссии и Украины. В испытании примут участие крупнейшие медицинские центры: Научно-исследовательский институт ревматологии имени В.А. Насоновой РАМН (Москва), Северо-Западный государственный медицинский университет имени И.И. Мечникова (СПб.), Научно-исследовательский институт клинической иммунологии» Сибирского отделения РАМН (Новосибирск) и ряд других аккредитованных региональных исследовательских центров. Более подробно ход исследования представлен на сайте международного регистра клинических исследований U.S. National Institutes of Health под номером NCT02359903. Специалисты ETH Zurich, занимаясь проблемой ревматоидного артрита, разработали новый препарат, который был опробован на подопытных животных — мышах. Учёным удалось полностью избавить их от недуга.
Активными составляющими лекарства являются два компонента. Один из них — интерлейкин-4. Данное вещество является иммунным агентом, который находится в организме. В случае поражения хрящевой и костной ткани ревматоидным артритом интерлейкин-4 выступает в роли их защитника. Второй компонент — антитело, которое связывается с белком воспалённых тканей.
Благодаря антителу, интерлейкин-4 доставляется непосредственно в поражённые ревматоидным артритом ткани, что не только позволяет максимально эффективно воздействовать на очаг воспаления, но и понижает риск появления побочных эффектов. Действие смеси исследовалось как отдельно, так и в сочетании с дексаметазоном. Препараты вводились при появлении у мышей первых признаков заболевания.
В случае «изолированного» приёма препаратов болезнь развивалась заметно медленнее. При комбинированном лечении у грызунов нормализовалась работа иммунной системы и исчезли все симптомы ревматоидного артрита уже через несколько дней. Учёные надеются, что клинические испытания пройдут на людях уже в этом году.
Для диагностики ревматоидного артрита оценивается комплекс признаков. Это и клинические симптомы, и лабораторные показатели. В крови у большинства больных определяется ревматоидный фактор, факторы воспаления: С-реактивный белок, ускоренное СОЭ. Для диагностики заболевания принимаются во внимание и данные ультразвукового и рентгенологического исследования суставов.
Если болезнь не распознать и не лечить, то она неизбежно приводит к обездвиживанию и инвалидности. Заболевание можно взять под контроль, уменьшить боль, приостановить процессы воспаления и разрушения суставов, предупредить обострения и осложнения.
Врач-ревматолог сможет подобрать индивидуальную терапию, адекватную для данного больного. Следует знать, что терапия ревматоидного артрита делится на базисную и симптоматическую. Симптоматическая терапия помогает быстро снять воспаление и боль. Но крайне важной является базисная терапия, которая влияет на патогенез болезни, блокирует аутоиммунные нарушения, предупреждает деструкцию суставов, замедляет прогрессирование заболевания. Базисная терапия должна быть длительной и должна проводиться под контролем врача. И хотя пока нет универсального средства, помогающего полностью избавиться от недуга, сейчас появились новые группы препаратов, которые используются в базисной терапии и имеют положительный эффект.
Больному ревматоидным артритом также необходимо обучиться целесообразной двигательной активности, рациональной нагрузке на кисти рук. Обязательно заниматься лечебной физкультурой, выполнять упражнения. Вспомогательными в лечении являются препараты кальция и витамина Д3, а также хондропротекторы. Специальной диеты для больных ревматоидным артритом не существует, но обратить внимание на рацион питания нужно. Следует ограничить сладкое, мучное, жирное, копчёное, а переориентироваться на молочные продукты, крупы, овощи, фрукты, рыбу. Полезны продукты, богатые омега-3 кислотами. Это жирные сорта рыбы (лосось, форель, сёмга), растительные масла.
Ревматоидный артрит принадлежит к системным заболеваниям, поражающим соединительную ткань. Это хронический инфекционно-воспалительный процесс, который охватывает преимущественно синовиальную оболочку периферических суставов. Болезнь носит прогрессивный характер и со временем может привести к полной обездвиженности сочленения. Это еще и аутоиммунная патология, при которой защитная система не отличает свои клетки от чужих и начинает агрессивно действовать по отношению к родным микроорганизмам.
Терапия, проводимая при ревматоидном артрите, включает:
- ортопедическое лечение;
- медикаменты;
- физкультуру;
- реабилитацию;
- изменение образа жизни.
Применяют комплексный подход, который предполагает:
1. проведение базисной терапии;
2. прием нескольких видов противовоспалительных;
3. механическое, физическое, физиотерапевтическое и местное лечение;
4. изменения в режиме питания.
Применение медикаментов
Основные направления:
- блокировка производства медиаторов, которые провоцируют воспалительные процессы;
- подавление активности иммунной системы.
Препаратами из следующего списка лечат ревматоидную форму артрита при осуществлении традиционной терапии:
1. Противовоспалительные – НПВП, к которым относятся Диклофенак натрия, Ибупрофен и Напроксен. Эти лекарства подавляют активность ЦОГ, снимая болевые ощущения и симптомы воспаления.
2. Базисные или модификаторы течения болезни. Их действие рассчитано на будущее. Они не способны на быстрый результат. Эффект от их применения становится заметен примерно через месяц. К таковым относят соли золота, противомалярийные, антимикробные препараты типа Сульфасалазина, а также цитостатики и Д-пеницилламин.
3. Комплексные лекарства селективно ингибируют ЦОГ-2, снижая побочное действие НПВП, например, Мелоксикам. К ним относят и те, которые устраняют воспаление и в целом влияют на развитие заболевания – Тенидап.
4. Глюкокортикоиды для перорального приема в малых дозах снимают воспаление и предупреждают деструктивные процессы в костях. Аналогичные лекарства, но для внутрисуставного введения, быстро устраняют воспаление там, где системные средства не могут помочь. К ним относят Преднизолон и Дексаметазон.
Лечение артрита у любых категорий больных обычно начинают с назначения НПВП. Так поступают, если болезнь протекает во внутрисуставной форме со средней или минимальной активностью. Если отмечено агрессивное течение заболевания, то предпочтение следует отдать цитотоксическим иммунодепрессантам.
Новое поколение лекарств включает:
- синтетические базисные противовоспалительные препараты;
- прием глюкокортикоидов;
- нестероидные противовоспалительные средства;
- антибактериальную терапию.
Новые методы будут эффективными только при условии применения комплексного подхода. Медикаменты подбираются индивидуально, врачи учитывают противопоказания для каждого конкретного пациента.
Новейшие технологии
Препараты нового поколения, которые сегодня применяют для лечения артрита, можно поделить на две основные группы:
- противовоспалительные;
- базисные.
Противовоспалительные средства предназначены для скорого устранения болевого синдрома в пораженных суставах и прочих признаков заболевания. Такое лечение носит симптоматический характер. Базисные препараты призваны замедлить распространение патологического процесса и постепенно перевести его в состояние ремиссии. Такие медикаменты обладают способностью подавлять агрессию иммунной системы и влиять непосредственно на механизм развития болезни.
На смену устаревшим, которые медленно работали и имели множество побочных действий, пришли средства нового поколения – биологические агенты. Воздействие этих медикаментов, произведенных генной инженерией, основано на принципе подавления выработки клеток цитокинов. Именно они ответственны за развитие воспалительного процесса и возникновение эрозивных поражений суставной ткани. Главное преимущество биологических агентов состоит в том, что влияют лишь на одну группу компонентов иммунной системы, не вмешиваясь во все прочие механизмы. Они позволяют получить положительный результат намного быстрее, примерно через несколько недель после начала приема, а эффект от них более выражен.
К новым продуктам генной инженерии также относятся средства с моноклональными антителами к поверхностным рецепторам В-лимфоцитов. Именно эти клетки отвечают за происходящие при ревматоидном артрите воспалительные процессы и разрушение суставов. То есть медикаменты подавляют выработку цитокинов на самой ранней стадии их образования.
Описание препаратов
Средства на основе биологических агентов подразделяются на несколько видов, в зависимости от механизма их действия. В список нового поколения вошли:
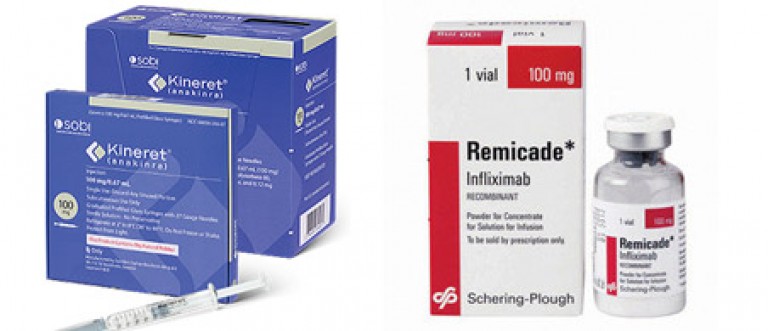
- Подавляющие интерлейкин-1. К ним относится известный Кинерет, второе название которого – Анакинра.
- Блокаторы ФНО или бета-блокаторы. Хорошо зарекомендовали себя Ремикейд (Инфликсимаб), Энбрел (Этанерцепт) и Хумира (Адалимумаб).
- Препятствующие работе В-лимфоцитов, – Ритуксан (Ритуксимаб).
- Лекарства, подавляющие активацию Т-клеток иммунитета – Оренция (Абатацепт).
1. Кинерет.
Это новый биологический медикамент, который помогает вылечить тяжелопротекающий артрит. Механизм действия основан на угнетении специального сигнального белка под названием интерлейкин-1, ответственного за активацию воспалительного процесса в суставной ткани.
2. Ремикейд.
Относится к быстродействующим базисным препаратам. Его применяют при активной и тяжелой прогрессирующей форме ревматоидного артрита. Ремикейд представляет собой химерное соединение на основе гибридных человеческих и мышиных IgG1 моноклональных антител. Его начинают использовать после того, как другие базисные средства оказались неэффективными. Необходимо также соблюдать осторожность и перед приемом выяснить, были ли вылечены все инфекции у пациента. В противном случае они могут обостриться, что приведет к развитию сепсиса. При терапии Ремикейдом необходимо одновременно лечиться антигистаминными лекарствами.
3. Энбрел.
Это ингибитор цитокина, который стимулирует патологические процессы. Его прием позволяет добиться стойкой ремиссии при лечении аутоиммунных заболеваний за счет подавления воспаления.
4. Хумира.
Представляет собой селективный иммунодепрессант, на основе рекомбинантного моноклонального антитела, аминокислотная последовательность которого полностью совпадает с человеческим lgG1. Препаратом лечат среднетяжелую и тяжелую формы. Обычно его сочетают с прочими базисными противовоспалительными.
5. Ритуксан.
Содержит антитела, которые снижают количество лимфоцитов, провоцирующих воспалительный процесс. В описании сказано, что лекарство не влияет на функции иммунной системы человека. Прием медикамента позволяет добиться стойкой ремиссии.
6. Оренция.
Это селективный модулятор Т-клеточной костимуляции. Он блокирует Т-лимфоциты и применяется в том случае, если организм сопротивляется действию препаратов, принадлежащих к базисной монотерапии.
Сегодня даже в самых тяжелых случаях можно ожидать если не полного выздоровления, то значительного улучшения. Лекарства, которыми лечат артрит, помогают восстановить функции сустава полностью или частично. Исследования показали, что примерно у трети пациентов, принимающих биологические агенты, замечена стойкая ремиссия.
На сегодняшний день врачи не могут однозначно сказать, какие причины вызывают ревматоидный артрит, и какой фактор наиважнейший.
Учеными и врачами многих стран исследуется синовиальная жидкость суставов, и разрабатываются новые методы лечения этого заболевания, которые подходят под медицинский стандарт.
Известно, что ревматоидный артрит поражает синовиальную оболочку, которая окружает сустав, при этом полностью нарушаются его свойства. Данное заболевание относится к аутоиммунным, и имеет хроническую форму.
Лечение ревматоидного артрита необходимо проводить комплексно, применяя медикаментозные препараты. Врач подбирает их исходя из причин, вызвавших заболевание суставов, его тяжести, а также с целью исключить его обострение в будущем.
Основной целью назначения лекарственных препаратов является уменьшение прогресса артрита и, по возможности, восстановление функционирования суставов пациента.
Медикаментозные препараты
Лечение ревматоидного артрита проводится следующими видами препаратов:
- противоспалительными;
- базисными;
- комплексными;
- глюкокортикоидами принимаемыми вовнутрь;
- глюкокортикоидами, вводимыми вовнутрь суставов.
К противовоспалительным препаратам относятся препараты нестероидного действия, прием которых подавляет активность особых ферментов, основной функцией которых является синтезирование арахидоновой кислоты.
Среди препаратов можно выделить наиболее часто применяемые: диклофенак-натрия, ибупрофен, пироксикам, напроксен, все они образуют стандарт лечения на начальном этапе.
Действия базисных препаратов направлено на исключение проявления болезни в будущем и возникновении осложнений. Их прием рассчитан не несколько недель.
После курса приема препаратов пациент почувствует эффект. К таким препаратам относятся:
- соли золота,
- противомалярийные препараты,
- сульфасалазин.
Комплексные препараты принимаются с целью производства организмом селективных ингибиторов ЦОГ-2, а также для уменьшения воспалительного эффекта и для модификации течения заболевания, они должны исключать ревматоидный фактор.
Глюкокортикоиды, принимаемые вовнутрь снижают интенсивность воспалительного процесса и уменьшают вероятность изменение структуры суставов и костной ткани вследствие болезни.
Препараты, вводимые вовнутрь суставов, оказывают быстрое действие, которое направлено локально на сустав для снятия воспаления и боли. Стандарт здесь может быть в виде инъекции в коленный сустав, как пример.
Терапию лекарственными препаратами начинают с приема нестероидных противовоспалительных препаратов (НПВП), это могут быть как таблетки, так и . Их используют для уменьшения проявления заболевания, которое имеет легкую или среднюю степень тяжести. Доза данных лекарств подбирается исходя из ряда особенностей.
При подборе дозы учитывается такие факторы, как:
- возраст пациента,
- индивидуальная переносимость препарата,
- тяжесть заболевания.
При тяжелых случаях заболевания и ее внесуставном проявлении врач может рекомендовать прием цитотоксических иммунодепрессантов, которые учитывают и ревматоидный фактор.
Описание и свойства препаратов
Метотрексат
Пациентами, принимающими метотрексат, отмечается положительный фактор - быстрое действие препарата. Эффект от приема лекарства отмечался уже через 1,5-2 месяца с момента начала курса. Метотрексант имеет низкий уровень токсичности, прост в применении, и имеет невысокую стоимость, последнее также важный фактор его выбора пациентами.
Этот препарат в целом хорошо переносится больными и практически не вызывает побочных эффектов. Для достижения эффекта достаточно употреблять 10 мл лекартсва один раз в неделю.
Важно! Метотрексат не стоит принимать одновременно с препаратами, имеющими противовоспалительное действие.
В день приема метотрексата необходимо отменить дозу противовоспалительного лекарства.
Соли золота
Лечение препаратами, содержащими в своем составе ионы золота, ревматоидного артрита применяется уже много десятилетий. Первые сведения о таком методе лечения появились в конце 20-х годов прошлого столетия.
К наиболее часто применяемым средствам для лечения артрита относятся:
- ауронафин;
- ауротиомалат;
- тауредон.
Данные препараты рекомендованы больным с начальной стадией заболевания или в случаях, когда артрит достаточно быстро прогрессирует. Медикаменты, содержащие золото, помогают справиться с симптомами заболевания и вернуть подвижность суставам. Устраняется в некоторой степени, и ревматоидный фактор, можно сказать, что это «золотой» стандарт в лечении»
Долгое время лекарства с золотом были лидерами в терапии ревматического артрита, их действительно принимали за стандарт.
Только после появления метотрексата они несколько утратили свою популярность. Но при этом множество пациентов отдают предпочтение именно этим препаратам, которые имеют широкий спектр действия, и фактор их эффективности играет важную роль.
Кроме того, медикаменты на основе золота, используется для облегчения боли, вызванной костной эрозией, если увеличен в крови ревматоидный фактор. Их действие достаточно эффективно при лечении серопозитивного артрита.
При серонегативном артрите, в случае, когда ревматоидный фактор имеет нормальное значение, лечение подобными препаратами может оказаться неэффективным.
К положительным свойствам лекарств на основе золота можно отнести высокие антибактериальные и противогрибковые свойства, которые снижают проявления язвенных болезней желудка и борются с гастритом.
Такие медикаменты используются при лечении онкологических заболеваний и хронических инфекций.
Цитостатики
Ранее медикаменты, иммуннодепресанты, такие как арава, ремикейд, циклофосфан использовались при лечении раковых заболеваний. Позже их стали применять врачи-ревматологи в своей практике для облегчения состояния при ревматическом и псориатическом артритах.
Хотя около 80% пациентов отмечают положительный эффект от приема подобных медикаментов, применять их нужно с особой осторожностью, только после консультации с врачом. Такие медикаменты имеют ряд серьезных побочных эффектов, которые при неправильной дозировке могут привести к необратимым последствиям.
В небольших дозах, при строгом контроле со стороны врача, применение лекарственного препарата рекомендовано пациентам с тяжелой формой ревматоидного артрита, который быстро прогрессирует.
Лекарственный препарат Арава оказывает хорошее действие при лечении артирита. Это действие сравнимо с тем, которое оказывают Метотрексат и Сульфасалазин. Первые признаки улучшения пациенты отмечают уже через два месяца приема лекарства.
После возможно нарастание накопительного эффекта, которое длиться до 6 месяцев.
Ремикейд
Этот медикамент является одной из последних разработок в лечении ревматического артрита. Среди положительных свойств Ремикейда отмечается быстрота и эффективность действия.
Это лекарство применяется, когда необходимо снизить дозы лекарства, в связи с возникающими побочными эффектами или при нарушении работы внутренних органов. Данный препарат эффективно использовать при тяжелой степени заболевания.
Несмотря на высокую эффективность препарата использовать его нужно в строго ограниченных дозах, так как очень часто Ремикейд вызывает у пациентов тяжелые побочные реакции, например, аллергию. Также недостатком можно считать его высокую стоимость.
Существует ряд противопоказаний к применению препарата. К ним относятся:
- наличие у пациента явных или скрытых инфекционных процессов;
- беременность;
- кормление грудью.
Существует еще множество медикаментов, состав и действие которых совпадает с Ремикейдом или Метотрексатом. Но врачи советуют применять их только в крайних случаях, так как они имеют тяжелые побочные эффекты и очень тяжело переносится больными.
Такие препараты могут быть назначены только в том случае, когда ранее назначенные лекарства не дают необходимого эффекта.
Антималярийные препараты
Исследования антималярийных препаратов показали, что они не только с успехом справляются с лечением лихорадки, но и способны снизить активность развития ревматоидного артрита, с учетом того, что это начальный фактор.
Эти препараты при длительном их применении снижают болевые ощущения в области суставов. Для того чтобы боли уменьшились или полностью прошли, курс приема антималярийных препаратов составляет от 6 месяцев до года.
Основным недостатком лечения указанными препаратами можно считать длительность курса. Эти лекарства являются самыми слабыми из всего перечня препаратов используемых для лечения артрита. Однако, несмотря на это данные препараты хорошо переносятся пациентами и практически не имеют побочных эффектов.
К антималярийным средствам, которые могут назначить для лечения артрита, врачи выделяют следующие:
- делагил;
- хлорохин;
- плаквенил;
- хингамин.
Некоторые врачи считают лечение антималярийными препаратами не эффективным. Это объясняется тем, что существует большое количество современных препаратов, которые способны избавить от боли суставов за короткий срок.
Ведь средства против малярии окажут эффект только через несколько месяцев. До момента достижения эффекта пациент будет страдать от боли и испытывать дискомфорт.
Эффективно назначать такой тип лекарств при артрите, проходящем в мягкой форме. В таких случаях нет необходимости назначать пациенту более сильные лекарства для лечения этого заболевания.
Сульфаниламиды
Медикаменты подобного типа применяются при базисном лечении ревматоидного артрита. Сульфаниламиды относятся к антимикробным препаратам. Наиболее часто применяемыми лекарственными средствами являются сульфасалазин и салазопиридазин.
Данные медикаменты в своей эффективности превосходят лекарства против малярии, однако уступают препаратам на основе золота и метотрексату.
Установлено, что сульфаниламиды хорошо переносятся пациентами и практически не имеют побочных реакций. Такие медикаменты рекомендуют вводить в курс лечения ревматоидного артрита у детей.
Для достижения устойчивого эффекта курс лечения данным препаратом должен быть не менее 3-х месяцев.
Для лечения, и дальнейшей профилактики заболевания, врачи рекомендуют принимать эти лекарства сроком 6- 12 месяцев.
Д-пеницилламин
Медикаменты данного типа, к которым относится троловол, дистамин, артамин, назначаются пациенту в следующих случаях:
- препараты на основе золота и метотрексатон не эффективны при лечении заболевания;
- у пациента отмечается аллергическая реакция на другие препараты для лечения ревматоидного артрита;
- другие препараты имеют сильно выраженные побочные действия;
Д-пеницилламин имеет хороший эффект при лечении артрита, но обладает высокой токсичностью. Это основная причина, по которой врачи назначают его в крайних случаях, когда все остальные методы лечения испробованы. Данный препарат назначают при возникновении осложнений, которые оказывают влияние на работу некоторых внутренних органов.
Диета и альтернативные методы лечения
Хороший эффект при лечении ревматоидного артрита оказывает соблюдение диеты, а также лечебные санаторные процедуры, такие как грязевые ванны, обертывания и лечение пиявками.
Диета при лечении артрита
При исследовании продуктов, которые могут вызывать обострения артрита, врачи называют молочные продукты, пшеницу, некоторые овощи, фрукты и цитрусовые, мясо и кукурузу. Врачи отмечают, что прослеживается прямая взаимосвязь между тем, что ест пациент и заболеванием, поэтому так важна .
Чтобы избежать развития болезни или ее обострения пациентам рекомендовано уменьшить употребление этих продуктов, а позже и вовсе от них отказаться. Рацион должен быть богат на рыбу или морепродукты, перловую и гречневую крупу.
Употребление пищи необходимо разделить на 5-6 приемов. Лучший способ приготовления блюд, для больных, страдающих от боли суставов, на пару.
Санаторное лечение
Лечение ревматоидного артрита в санатории является его завершающим этапом. Санаторные процедуры улучшают общее состояние организма, обмен веществ и состояние суставов.
В большинстве случаев санаторное лечение предпочтительно как профилактика обострений заболевания или поддержания здоровья людям имеющим группу инвалидности по данному виду заболевания.
Ванны при лечении ревматоидного артрита
Одной из разновидностей санаторного лечение опорно-двигательного аппарата являются ванные с сероводородом.
Доказано, что принятие таких ванн стимулирует кровообращение, восстановление хрящей, а также активизирует обменные процессы в тканях и организме в целом.
Хороший лечебный эффект отмечается и при использовании ванн с другими компонентами.
- Радоновые ванны хорошо зарекомендовали себя при лечении ревматоидного артрита. В зависимости от концентрации этого вещества ванны разделяются на слабые, средние и слабые. Уже после первой процедуры пациенты отмечали снижение болевых ощущений, улучшение двигательной активности. Такой эффект сохраняется даже в течение нескольких часов после процедуры.
- Ванны с солью. Их действие основано на раздражающем рецепторы кожи эффекте. Такие ванны помогают активизировать работу систем организма, что в свою очередь приводит к восстановлению некоторых функций организма. После приема солевых ванн отмечается образование новых кровеносных сосудов, по которым происходит снабжение кислородом пораженных участков.
- Ванны с йодом и бромом. В основном такие ванны рекомендованы пациентам с заболеваниями щитовидной железы. Они также помогают снизить нервное напряжение.
Грязевые обертывания
Для снятия воспаления при лечении ревматического артрита широко используют грязевые аппликации. В связи с тем, что они могут иметь некоторые побочные эффекты, связанные с воздействием на сердце, кровеносную систему и легкие, обертывания делают под контролем врача.
Время и концентрацию рассчитывают индивидуально под каждого пациента. Хороший эффект наблюдается после аппликаций илом, озокеритом или торфяной грязью.
Еще в древности для лечения ревматического артрита применялись пиявки. В их слюне содержатся вещества, например, анальгетики и анестетики, а также гирудин, который уменьшает степень свертываемости крови.
При использовании пиявок для лечения существует возможность уменьшения дозы лекарств, что в свою очередь уменьшает побочные эффекты на организм.
Физкультура при артрозе
Умеренные физические упражнения оказывают положительное действие на всех стадиях заболевания. Лечебная физкультура рекомендована, как в стадии ремиссии, так и при обострении. Противопоказаниями за занятий физкультурой являются:
- третья степень заболевания, которая характеризуется сильной болью и наличием в суставе гнойной жидкости;
- сопутствующие заболевания, такие как пневмония, плеврит, нефрит и другие;
- инфекционные заболевания и острые состояния при болезнях внутренних органов.
Схема занятий лечебной физкультурой разрабатывается с учетом индивидуальных особенностей и тяжести заболевания. Упражнения должны выполняться пациентом плавно и без усилий, чтобы не они не вызывали чувство боли.
Занятия лечебной физкультурой при артрозе делится на три периода:
- Подготовительный период. Он длиться как правило несколько дней. В течение этого периода времени пациент учится правильно выполнять упражнения и контролировать дыхание во время занятий ЛФК.
- Основной этап занятий. Этот этап рассчитан на 1,5-2 недели. Занятия длятся 30-40 минут. Применяемые упражнения помогают пациенту укрепить мышцы, увеличить амплитуду движения конечности.
- Заключительный этап лечебной физкультуры. Он рассчитан на несколько дней. Выполняется он пациентом уже после выписки для закрепления полученного результата.
При лечении артроза у беременных женщин необходимо назначать терапию с особой осторожностью. При возможности следует отказаться от применения противоспалительных препаратов. В некоторых случаях допускается применение плаквенила.
Такие препараты, как например, метатрексатом и лефлуномид, отменяют еще на стадии планирования беременности, как для мужчины, так и для женщины. Это связано стем, что организм должен очистится от компонентов содержащихся в препарате, чтобы не повлиять на здоровье будущего ребенка.
- цитостатики, из-за их влияние на иммунитет. Если их применение является обязательным, то тогда необходимо прекратить кормление ребенка грудным молоком;
- препараты, содержащие соли золота, оказывают влияние на работу внутренних органов и могут спровоцировать аллергическую реакцию;
- применение препаратов снижающих вязкость крови не рекомендуется употреблять женщинам с заболеваниями сердца и сосудов.
Лечение детей осуществляется только под строгим контролем врача на стационаре или в санатории после тщательного обследования.
Возможные осложнения при ревматоидном артрозе
В процессе лечения ревматоидного артроза могут возникнуть различного рода осложнения., такие как жидкость в сухожилиях и кожные или глазные отклонения.
Возникающие отклонения на коже характеризуются развитием системной волчанки или ревматоидных узелков. Основные их очаги расположены в области шеи, плеч и предплечий. Еще одним осложнением является васкулит, который ведет к воспалению сосудов и образованию труднозаживающих язв на коже.
При глазных отклонениях поражается склера и глазное яблоко. В некоторых случаях это может привести к полной или частичной потере зрения. В основном осложнения приводят к частым заболеваниям конъюнктивитом, появлением постоянного чувства рези в глазах.
Является самой распространенной патологией суставной ткани у людей любого возраста. По данным Всемирной Организации Здравоохранения (ВОЗ), число болеющих ревматоидным артритов на земле достигает 1%, что составляет 64 млн. людей. В результате того, что высок риск инвалидизации при данной патологии, ведется активная разработка препаратов нового поколения для лечения ревматоидного артрита.
Лечение направлено на увеличение работоспособности больного.
Этиология данной патологии до сих пор остается неизвестной науке. Перспективы полного выздоровления пациентов являются сомнительными. Благодаря недавнему открытию роли иммунного механизма в развитии ревматоидного артрита, лечение стало приносить большую эффективность. Главными задачами терапии ревматоидного артрита являются:
- симптоматическая помощь пациенту (уменьшение болевых ощущений, увеличение работоспособности);
- предотвращение дальнейшей деструкции сустава;
- попытки достигнуть неактивной формы артрита;
- продление жизни пациенту.
Помимо задач, необходимо соблюдать диету (ограничить употребление сладкого и мучного), начинать прием назначенных препаратов сразу же, после установления диагноза. Дополнительно прибегать к общеукрепляющим методам лечения: ЛФК, физиотерапия, массаж, щадящее отношение к суставам, а при необходимости использовать оперативные вмешательства.
Важно! Соблюдение всех перечисленных пунктов позволит остановить патологический процесс на обнаруженном уровне развития и не допустить его прогрессирование.
Все средства используемые в лечении ревматоидного артрита делятся на:
- Цитотоксические.
- Нецитотоксические.
Выбор лекарства зависит от степени активности процесса, а так же от эффективности и наличия побочных эффектов, выявленных в ходе лечения.
Важно! Если вещество не подошло, то врач меняет его на другое и так до тех пор пока не будет достигнут терапевтический эффект.
Стандартным началом лечения ревматоидного артрита является сочетание препаратов «Метотрексат» и «Лефлуномид». Эффективность «Метотрексата» определяют через 5-9 недель после начала приема. Положительный эффект напрямую зависит от величины дозы. Применяют данное лекарство годами. Терапевтическая польза от приема препарата «Лефлуномид» развивается через 3-5 месяцев.
 Эффективность данного препарата проявится не раньше чем через 3 месяца.
Эффективность данного препарата проявится не раньше чем через 3 месяца. При возникновении побочных эффектов производят смену препаратов на:
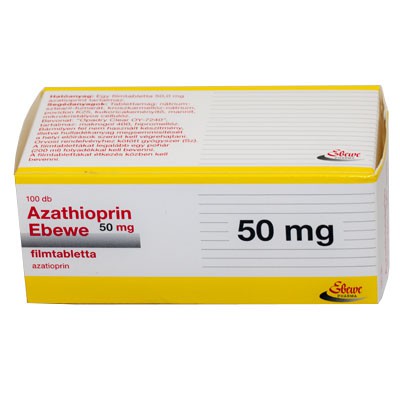
- Азатиоприн – относится к группе иммунодепрессантов. Эффективен через 3-5 мес.;
- Циклофосфамид – иммунодепрессант. Результат развивается через 3-5 мес.;
- Циклоспорин – иммунодепрессант избирательного действия. Результат более высок при комбинации с другими лекарствами. При монотерапии эффективность достигает 30-35%.
Помимо иммуносупрессантов в терапии ревматоидного артрита используют золото (ауротерапия). Применение препаратов золота основано на предположении инфекционной природы патологического процесса. Ауротерапию назначают всем пациентам с подобным диагнозом. Отличительной особенностью является быстрое достижение результатов: стихание болей, снижение активность патологического процесса и замедление скорости разрушения суставов. Самым распространенным препаратом золота является «Ауротиомалат».
Важно! При наличии противопоказаний к инммуносупрессантам, ауротерапия становится базисной терапией.
Лечение препаратами нового поколения
 Актемра - препарат нового поколения для лечения РА.
Актемра - препарат нового поколения для лечения РА. Типы новейших препаратов:
- иммуносупрессанты нового поколения;
- биологические агенты.
На сегодняшний день разработаны новейшие препараты в области лечения ревматоидного артрита. Эти лекарственные вещества так же относятся к группе иммунодепрессантов, однако их воздействие более избирательное и щадящее по отношению к иммунной системе.
Помимо иммуносупрессантов идет активная разработка биологических агентов. Посредством блокировки отдельных звеньев иммунитета, биологические агенты предотвращают выработку разрушающих факторов.
Список препаратов нового поколения для лечения ревматоидного артрита:
- Иммуносупрессанты нового поколения.
- «Тофацитиниб» (Яквинус). Средство выпускается в таблетированной форме и применяется в сочетании с препаратом «Метотрексат». Эффективность от монотерапии крайне низкая.
- «Тоцилизумаб» (Актемра). Выпуск препарата осуществляется во флаконах и применяется для внутривенного введения. Благодаря свойству блокировать активацию клеточного иммунитета, способствует снижению скорости разрушения сустава.
- «Ритуксимаб» (Мабтера). Флаконы по 100 и 500 мг упакованы в индивидуальные коробочки. Введение лекарственного вещества осуществляется через вену. Лечебный эффект основан на блокировке конкретных звеньев гуморального иммунитета.
- Биологические агенты.
- «Енбрел»;
- «Хумира»;
- «Кинерет»;
- «Оренция»;
- «Ремикейд».
Препараты «Енбрел» и «Хумира» стали первыми в группе биологических агентов. Механизм их эффективности основан на блокировке фактора некроза опухоли. При отсутствии положительной динамики на фоне приема этих средств назначают «Ремикейд», «Оренция», «Кинерет». Действие данных лекарственных форм основано на предотвращении выработки противовоспалительных цитокинов.
Вывод
Новейшие препараты для лечения ревматоидного артрита обладают меньшим количеством побочных эффектов. Результативность данных лекарственных форм установлена экспериментальным путем. Однако, до открытия точной причины ревматоидного артрита говорить о 100% эффективности этих средств не стоит.
Современные методы лечения больных ревматоидным артритомРевматоидный артрит - это заболевание, находящееся в фокусе внимания ревматологов всего мира в течение десятилетий. Это связано с большим медицинским и социальным значением этой болезни. Ее распространенность достигает 0,5–2% от общей численности населения в промышленно развитых странах. У больных ревматоидным артритом наблюдается уменьшение продолжительности жизни по сравнению с общей популяцией на 3–7 лет. Трудно переоценить колоссальный ущерб, наносимый этим заболеванием обществу за счет ранней инвалидизации пациентов, которая при отсутствии своевременно начатой активной терапии может наступать в первые 5 лет от дебюта болезни.
Ревматоидный артрит - хроническое воспалительное заболевание неясной этиологии, для которого характерно поражение периферических синовиальных суставов и периартикулярных тканей, сопровождающееся аутоиммунными нарушениями и способное приводить к деструкции суставного хряща и кости, а также к системным воспалительным изменениям.
Патогенез заболевания весьма сложен и во многом недостаточно изучен. Несмотря на это, к настоящему времени хорошо известны некоторые ключевые моменты в развитии ревматоидного воспаления, которые определяют основные методы лечебного воздействия на него.
Развитие хронического воспаления в данном случае связано с активацией и пролиферацией иммунокомпетентных клеток (макрофагов, Т- и В-лимфоцитов), что сопровождается выделением клеточных медиаторов - цитокинов, факторов роста, молекул адгезии, а также синтезом аутоантител (например, антицитруллиновых антител) и формированием иммунных комплексов (ревматоидные факторы). Эти процессы ведут к формированию новых капиллярных сосудов (ангиогенез) и разрастанию соединительной ткани в синовиальной оболочке, к активации циклооксигеназы-2 (ЦОГ-2) с повышением синтеза простагландинов и развитием воспалительной реакции, к выделению протеолитических ферментов, активации остеокластов, а в результате - к деструкции нормальных тканей суставов и возникновению деформаций.
Лечение ревматоидного артрита
Лечение включает:
медикаментозную терапию;
немедикаментозные методы терапии;
ортопедическое лечение, реабилитацию.
Исходя из патогенеза заболевания, становится очевидным, что эффективно воздействовать на развитие заболевания можно на двух уровнях:
подавляя избыточную активность иммунной системы;
блокируя выработку медиаторов воспаления, в первую очередь простагландинов.
Поскольку, помимо собственно воспаления, активация иммунной системы сопровождается многими другими патологическими процессами, воздействие на первом уровне является существенно более глубоким и эффективным, нежели на втором. Медикаментозная иммуносупрессия представляет собой основу лечения ревматоидного артрита. К иммуносупрессорам, применяющимся для лечения данного заболевания, относятся базисные противовоспалительные препараты (БПВП), биологические препараты и глюкокортикостероиды. На втором уровне действуют нестероидные противовоспалительные препараты (НПВП) и глюкокортикостероиды.
В целом иммуносупрессивная терапия сопровождается более медленным развитием клинического эффекта (в широких рамках - от нескольких дней в случае биологической терапии до нескольких месяцев в случае применения некоторых БПВП), который в то же время бывает очень выраженным (вплоть до развития клинической ремиссии) и стойким, а также характеризуется торможением деструкции суставов.
Собственно противовоспалительная терапия (НПВП) может давать клинический эффект (обезболивание, уменьшение скованности) очень быстро - в течение 1–2 ч, однако при помощи такого лечения практически невозможно полностью купировать симптоматику при активном ревматоидном артрите и, по-видимому, оно совсем не влияет на развитие деструктивных процессов в тканях.
Глюкокортикостероиды обладают как иммуносупрессивным, так и непосредственным противовоспалительным эффектом, поэтому клиническое улучшение может развиваться быстро (в течение нескольких часов при внутривенном или внутрисуставном введении). Имеются данные о подавлении прогрессирования эрозивного процесса в суставах при длительной терапии низкими дозами глюкокортикостероидов и о положительном их влиянии на функциональный статус больного. В то же время из практики хорошо известно, что назначение только глюкокортикостероидов, без других иммуносупрессивных средств (БПВП), редко дает возможность достаточно эффективно контролировать течение болезни.
Немедикаментозные способы терапии ревматоидного артрита (физиотерапия, бальнеотерапия, диетотерапия, акупунктура и др.) представляют собой дополнительные методики, с помощью которых можно несколько улучшить самочувствие и функциональный статус пациента, но не купировать симптоматику и достоверно повлиять на деструкцию суставов.
Ортопедическое лечение, включающее ортезирование и хирургическую коррекцию деформаций суставов, а также реабилитационные мероприятия (лечебная физкультура и др.) имеют особое значение преимущественно на поздних стадиях заболевания для поддержания функциональной способности и улучшения качества жизни больного.
Основными целями лечения при РА являются:
купирование симптомов заболевания, достижение клинической ремиссии или как минимум низкой активности болезни;
торможение прогрессирования структурных изменений в суставах и соответствующих функциональных нарушений;
улучшение качества жизни больных, сохранение трудоспособности.
Надо иметь в виду, что цели лечения могут существенно изменяться в зависимости от длительности болезни. На ранней стадии болезни, т. е. при длительности болезни 6–12 мес, достижение клинической ремиссии - вполне реальная задача, так же как и торможение развития эрозий в суставах. С помощью современных методов активной медикаментозной терапии удается добиться ремиссии у 40–50% пациентов, показано также отсутствие появления новых эрозий по данным рентгенографии и магнитно-резонансной томографии у значительного количества больных при длительности наблюдения 1–2 года.
При длительно текущем ревматоидном артрите, особенно при недостаточно активной терапии в первые годы заболевания, достижение полной ремиссии теоретически тоже возможно, однако вероятность этого значительно ниже. То же самое можно сказать и о возможности остановить прогрессирование деструкции в суставах, уже существенно разрушенных за несколько лет болезни. Поэтому при далеко зашедшем ревматоидном артрите возрастает роль реабилитационных мероприятий, ортопедической хирургии. Кроме того, на поздних стадиях заболевания длительная поддерживающая базисная терапия может использоваться для вторичной профилактики осложнений болезни, таких как системные проявления (васкулит и др.), вторичный амилоидоз.
Базисная терапия ревматоидного артрита. БПВП (синонимы: базисные препараты, болезнь-модифицирующие антиревматические препараты, медленно действующие препараты) являются главным компонентом лечения ревматоидного артрита и при отсутствии противопоказаний должны быть назначены каждому пациенту с этим диагнозом. Особенно важно максимально быстрое назначение БПВП (сразу после установления диагноза) на ранней стадии, когда имеется ограниченный период времени (несколько месяцев от появления симптоматики) для достижения наилучших отдаленных результатов - так называемое «терапевтическое окно».
Классические БПВП обладают следующими свойствами.
Способность подавлять активность и пролиферацию иммунокомпетентных клеток (иммуносупрессия), а также пролиферацию синовиоцитов и фибробластов, что сопровождается выраженным снижением клинико-лабораторной активности РА.
Стойкость клинического эффекта, в том числе его сохранение после отмены препарата.
Способность задерживать развитие эрозивного процесса в суставах.
Способность индуцировать клиническую ремиссию.
Медленное развитие клинически значимого эффекта (обычно в течение 1–3 мес от начала лечения).
БПВП существенно различаются между собой по механизму действия и особенностям применения. Основные параметры, характеризующие БПВП, представлены в таблице 1.
БПВП условно могут быть подразделены на препараты первого и второго ряда. Препараты первого ряда обладают наилучшим соотношением эффективности (достоверно подавляют как клиническую симптоматику, так и прогрессирование эрозивного процесса в суставах) и переносимости, в связи с чем назначаются большинству пациентов.
К БПВП первого ряда относятся следующие.
Метотрексат
- «золотой стандарт» терапии ревматоидного артрита. Рекомендуемые дозы - 7,5–25 мг в неделю - подбираются индивидуально путем постепенного повышения на 2,5 мг каждые 2–4 нед до достижения хорошего клинического ответа либо возникновения непереносимости. Препарат дается внутрь (еженедельно в течение двух последовательных дней дробно в 3–4 приема каждые 12 ч). В случае неудовлетворительной переносимости метотрексата при приеме внутрь за счет диспепсии и других жалоб, связанных с желудочно-кишечным трактом (ЖКТ), препарат может быть назначен парентерально (одна в/м или в/в инъекция в неделю).
Лефлуномид (арава)
. Стандартная схема лечения: внутрь по 100 мг в сутки в течение 3 дней, затем 20 мг/сут постоянно. При риске непереносимости препарата (пожилой возраст, заболевания печени и др.) лечение можно начинать с дозы 20 мг/сут.
По эффективности сопоставим с метотрексатом, имеет несколько лучшую переносимость.
Есть данные о более высокой эффективности лефлуномида в отношении качества жизни больных, особенно при раннем ревматоидном артрите. Стоимость лечения лефлуномидом достаточно высока, поэтому он чаще назначается при наличии противопоказаний к применению метотрексата, его неэффективности или непереносимости, однако может использоваться и как первый базисный препарат.
Сульфасалазин. В клинических испытаниях не уступал по эффективности другим БПВП, однако клиническая практика показывает, что достаточный контроль над течением болезни сульфасалазин обычно обеспечивает при умеренной и низкой активности ревматоидного артрита.
БПВП второго ряда применяются значительно реже в связи с меньшей клинической эффективностью и/или большей токсичностью. Они назначаются, как правило, при неэффективности или непереносимости БПВП первого ряда.
БПВП способны вызвать значительное улучшение (хороший клинический ответ) приблизительно у 60% пациентов. В связи с медленным развитием клинического эффекта назначение БПВП на сроки менее 6 мес не рекомендуется. Длительность лечения определяется индивидуально, типичная продолжительность «курса» лечения одним препаратом (в случае удовлетворительного ответа на терапию) составляет 2–3 года и более. Большинство клинических рекомендаций подразумевают неопределенно долгое применение поддерживающих дозировок БПВП для сохранения достигнутого улучшения.
При недостаточной эффективности монотерапии каким-либо базисным препаратом может быть избрана схема комбинированной базисной терапии
, т. е. сочетания двух-трех БПВП. Наиболее хорошо зарекомендовали себя следующие сочетания:
метотрексат + лефлуномид;
метотрексат + циклоспорин;
метотрексат + сульфасалазин;
метотрексат + сульфасалазин + гидроксихлорохин.
В комбинированных схемах препараты обычно применяются в средних дозировках. В ряде клинических исследований было продемонстрировано превосходство комбинированной базисной терапии над монотерапией, однако более высокая эффективность комбинированных схем не считается строго доказанной. Комбинация БПВП ассоциирована с умеренным повышением частоты побочных эффектов.
Биологические препараты в лечении ревматоидного артрита. Термин биологические препараты (от англ. biologics) применяется по отношению к лекарственным средствам, производимым с использованием биотехнологий и осуществляющим целенаправленное («точечное») блокирование ключевых моментов воспаления с помощью антител или растворимых рецепторов к цитокинам, а также другим биологически активным молекулам. Таким образом, биологические препараты не имеют никакого отношения к «биологически активным пищевым добавкам». В связи с большим количеством «молекул-мишеней», воздействие на которые потенциально может подавлять иммунное воспаление, разработан целый ряд лекарственных средств из этой группы и еще несколько препаратов проходят клинические испытания.
К основным зарегистрированным в мире для лечения ревматоидного артрита биологическим препаратам относятся:
инфликсимаб, адалимумаб, этанерсепт
(воздействуют на фактор некроза опухоли (ФНО);
ритуксимаб
(воздействует на CD 20 (В-лимфоциты));
анакинра
(воздействует на интерлейкин-1);
абатасепт
(воздействует на CD 80, CD 86, CD 28).
Для биологических препаратов характерны выраженный клинический эффект и достоверно доказанное торможение деструкции суставов. Эти признаки позволяют относить биологические препараты к группе БПВП. В то же время особенностью группы является быстрое (нередко в течение нескольких дней) развитие яркого улучшения, что объединяет биологическую терапию с методами интенсивной терапии. Характерная черта биологических средств - потенцирование эффекта в сочетании с БПВП, в первую очередь с метотрексатом. В связи с высокой эффективностью при ревматоидном артрите, в том числе у резистентных к обычной терапии пациентов, в настоящее время биологическая терапия выдвинулась на второе по значимости место (после БПВП) в лечении этого заболевания.
К отрицательным сторонам биологической терапии относятся:
угнетение противоинфекционного и (потенциально) противоопухолевого иммунитета;
риск развития аллергических реакций и индуцирования аутоиммунных синдромов, связанный с тем, что биологические препараты по химической структуре являются белками;
высокая стоимость лечения.
Биологические методы терапии показаны, если лечение препаратами из группы БПВП (такими, как метотрексат) не является адекватным вследствие недостаточной эффективности или неудовлетворительной переносимости.
Одной из наиболее важных молекул-мишеней служит ФНО, который имеет множество провоспалительных биологических эффектов и способствуют персистенции воспалительного процесса в синовиальной оболочке, деструкции хряща и костной ткани за счет прямого действия на синовиальные фибробласты, хондроциты и остеокласты. Блокаторы ФНО являются наиболее широко применяемыми биологическими средствами в мире.
В России зарегистрирован препарат из этой группы инфликсимаб (ремикейд),
представляющий собой химерное моноклональное антитело к ФНО. Препарат, как правило, назначается в сочетании с метотрексатом.
У пациентов с недостаточной эффективностью терапии средними и высокими дозами метотрексата инфликсимаб существенно улучшает ответ на лечение и функциональные показатели, а также приводит к выраженному торможению прогрессирования сужения суставной щели и развития эрозивного процесса.
Показанием к назначению инфликсимаба в комбинации с метотрексатом является неэффективность одного или более БПВП, применявшихся в полной дозе (в первую очередь метотрексата), с сохранением высокой воспалительной активности (пять и более припухших суставов, скорость оседания эритроцитов (СОЭ) более 30 мм/ч, С-реактивный белок (СРБ) более 20 мг/л). При раннем ревматоидном артрите с высокой воспалительной активностью и быстрым нарастанием структурных нарушений в суставах комбинированная терапия метотрексатом и инфликсимабом может быть назначена сразу.
До назначения инфликсимаба требуется провести скрининговое обследование на туберкулез (рентгенография грудной клетки, туберкулиновая проба). Рекомендуемая схема применения: начальная доза 3 мг/кг массы тела больного в/в капельно, затем по 3 мг/кг массы тела через 2, 6 и 8 нед, далее по 3 мг/кг массы тела каждые 8 нед, при недостаточной эффективности доза может повышаться вплоть до 10 мг/кг массы тела.
Длительность лечения определяется индивидуально, обычно не менее 1 года. После отмены инфликсимаба поддерживающая терапия метотрексатом продолжается. Следует иметь в виду, что повторное назначение инфликсимаба после окончания курса лечения этим препаратом ассоциировано с повышенной вероятностью реакций гиперчувствительности замедленного типа.
Вторым зарегистрированным в нашей стране препаратом для проведения биологической терапии является ритуксимаб (мабтера) . Действие ритуксимаба направлено на подавление В-лимфоцитов, которые не только являются ключевыми клетками, отвечающими за синтез аутоантител, но и выполняют важные регуляторные функции на ранних стадиях иммунных реакций. Препарат обладает выраженной клинической эффективностью, в том числе у больных, недостаточно отвечающих на терапию инфликсимабом.
Для лечения ревматоидного артрита препарат применяется в дозе 2000 мг на курс (две инфузии по 1000 мг, каждая с промежутком в 2 нед). Ритуксимаб вводится внутривенно медленно, рекомендуется проведение инфузии в условиях стационара с возможностью точного контроля за скоростью введения. Для профилактики инфузионных реакций целесообразно предварительное введение метилпреднизолона 100 мг. При необходимости возможно проведение повторного курса инфузий ритуксимаба через 6–12 мес.
Согласно европейским клиническим рекомендациям, ритуксимаб целесообразно назначать в случаях неэффективности или невозможности проведения терапии инфликсимабом. Возможность применения ритуксимаба в качестве первого биологического препарата служит в настоящее время предметом исследований.
Глюкокортикостероиды. Глюкокортикостероиды обладают многогранным противовоспалительным действием, обусловленным блокадой синтеза провоспалительных цитокинов и простагландинов, а также торможением пролиферации за счет воздействия на генетический аппарат клеток. Глюкокортикостероиды оказывают быстрый и ярко выраженный дозозависимый эффект в отношении клинических и лабораторных проявлений воспаления. Применение глюкокортикостероидов чревато развитием нежелательных реакций, частота которых также повышается с увеличением дозы препарата (стероидный остеопороз, медикаментозный синдром Иценко–Кушинга, поражение слизистой ЖКТ). Эти препараты сами по себе в большинстве случаев не могут обеспечить полноценного контроля над течением ревматоидного артрита и должны назначаться вместе с БПВП.
Глюкокортикостероиды при данном заболевании применяются системно и локально. Для системного применения показан основной метод лечения - назначение низких доз внутрь (преднизолон - до 10 мг/сут, метилпреднизолон - до 8 мг/сут) на длительный период при высокой воспалительной активности, полиартикулярном поражении, недостаточной эффективности БПВП.
Средние и высокие дозы глюкокортикостероидов внутрь (15 мг/сут и более, обычно 30–40 мг/сут в пересчете на преднизолон), а также пульс-терапия глюкокортикостероидами - внутривенное введение высоких доз метилпреднизолона (250–1000 мг) или дексаметазона (40–120 мг) могут применяться для лечения тяжелых системных проявлений ревматоидного артрита (выпотной серозит, гемолитическая анемия, кожный васкулит, лихорадка и др.), а также некоторых особых форм болезни. Продолжительность лечения определяется временем, необходимым для купирования симптоматики, и составляет обычно 4–6 нед, после чего осуществляется постепенное ступенчатое снижение дозы с переходом на лечение низкими дозами глюкокортикостероидов.
Глюкокортикостероиды в средних и высоких дозах, пульс-терапия, по-видимому, не обладают самостоятельным влиянием на течение ревматоидного артрита и развитие эрозивного процесса в суставах.
Для локальной терапии применяются препараты в микрокристаллической форме, назначающиеся в виде внутрисуставных и периартикулярных инъекций: бетаметазон, триамсинолон, метилпреднизолон, гидрокортизон.
Глюкокортикостероиды для локального применения обладают ярко выраженным противовоспалительным действием, преимущественно в месте введения, а в ряде случаев - и системным действием. Рекомендуемые суточные дозы составляют: 7 мг - для бетаметазона, 40 мг - для триамсинолона и метилпреднизолона, 125 мг - для гидрокортизона. Эта доза (суммарно) может использоваться для внутрисуставного введения в один крупный (коленный) сустав, два сустава среднего размера (локтевые, голеностопные и др.), 4–5 мелких суставов (пястно-фаланговые и др.), либо для периартикулярного введения препарата в 3–4 точки.
Эффект после однократного введения обычно наступает на протяжении 1–3 дней и сохраняется в течение 2–4 нед при хорошей переносимости.
В связи с этим повторные инъекции глюкокортикостероидов в один сустав нецелесообразно назначать ранее чем через 3–4 недели. Проведение курса из нескольких внутрисуставных инъекций в один и тот же сустав не имеет терапевтического смысла и чревато осложнениями (локальный остеопороз, усиление деструкции хряща, остеонекроз, нагноение). В связи с повышенным риском развития остеонекроза внутрисуставное введение глюкокортикостероидов в тазобедренный сустав в целом не рекомендуется.
Глюкокортикостероиды для локального применения назначаются в качестве дополнительного метода купирования обострений ревматоидного артрита и не могут служить заменой системной терапии.
НПВП. Значение НПВП в лечении ревматоидного артрита за последние годы существенно снизилось в связи с появлением новых эффективных схем патогенетической терапии. Противовоспалительное действие НПВП достигается с помощью подавления активности ЦОГ, или избирательно ЦОГ-2, и тем самым снижается синтез простагландинов. Таким образом НПВП действуют на конечное звено ревматоидного воспаления.
Действие НПВП при ревматоидном артрите - уменьшение выраженности симптомов болезни (боль, скованность, припухлость суставов). НПВП обладают обезболивающим, противовоспалительным, жаропонижающим эффектом, но мало влияют на лабораторные показатели воспаления. В подавляющем большинстве случаев НПВП не способны как-либо заметно изменить течение заболевания. Их назначение в качестве единственного противоревматического средства при достоверном диагнозе ревматоидный артрит в настоящее время считается ошибкой. Тем не менее НПВП являются основным средством симптоматической терапии при данном заболевании и в большинстве случаев назначаются в сочетании с БПВП.
Наряду с лечебным эффектом, все НПВП, включая селективные (ингибиторы ЦОГ-2), способны вызывать эрозивно-язвенное поражение ЖКТ (в первую очередь верхних его отделов - «НПВП-гастропатия») с возможными осложнениями (кровотечения, перфорации и пр.), а также нефротоксические и другие нежелательные реакции.
Основные характерные черты, которые необходимо учитывать при назначении НПВП, следующие.
Не существует значимых различий между НПВП в плане эффективности (для большинства препаратов эффект пропорционален дозе вплоть до максимальной рекомендуемой).
Существуют значительные различия между разными НПВП по переносимости, особенно в отношении поражения ЖКТ.
Частота нежелательных эффектов обычно пропорциональна дозе НПВП.
У пациентов с повышенным риском развития НПВП-ассоциированного поражения ЖКТ риск может быть снижен путем параллельного назначения блокаторов протонной помпы, мизопростола.
Существует индивидуальная чувствительность к различным НПВП как в отношении эффективности, так и переносимости лечения. Дозы НПВП при ревматоидном артрите соответствуют стандартным. Продолжительность лечения НПВП определяется индивидуально и зависит от потребности больного в симптоматической терапии. При хорошем ответе на терапию БПВП препарат из группы НПВП может быть отменен.
К наиболее часто применяющимся при ревматоидном артрите НПВП относятся:
диклофенак
(50–150 мг/сут);
нимесулид
(200–400 мг/сут);
целекоксиб
(200–400 мг/сут);
мелоксикам
(7,5–15 мг/сут);
ибупрофен
(800–2400 мг/сут);
лорноксикам
(8–12 мг/сут).
Селективные НПВП , по эффективности достоверно не отличаясь от неселективных, реже вызывают НПВП-гастропатии и серьезные нежелательные реакции со стороны ЖКТ, хотя и не исключают развитие этих осложнений. Ряд клинических исследований продемонстрировал повышенную вероятность развития тяжелой сосудистой патологии (инфаркт миокарда, инсульт) у пациентов, получавших препараты из группы коксибов, в связи с чем возможность лечения целекоксибом должна обсуждаться с особой осторожностью у больных с ИБС и другими серьезными кардиоваскулярными патологиями.
Дополнительные медикаментозные методы лечения
. В качестве симптоматического анальгетика (или дополнительного анальгетика при недостаточной эффективности НПВП) может использоваться парацетамол (ацетаминофен) в дозе 500–1500 мг/сут, который обладает относительно невысокой токсичностью. Для локальной симптоматической терапии используются НПВП в виде гелей и мазей, а также диметилсульфоксид в виде 30–50% водного раствора в форме аппликаций. При наличии остеопороза показано соответствующее лечение препаратами кальция, витамина Д3, бифосфонатами, кальцитонином.
Больному с установленным диагнозом ревматоидный артрит должен быть назначен препарат из группы БПВП, который при хорошем клиническом эффекте может применяться как единственный метод терапии. Другие лечебные средства используются по мере необходимости.
Больной должен быть информирован о характере своего заболевания, течении, прогнозе, необходимости длительного сложного лечения, а также о возможных нежелательных реакциях и схеме контроля за лечением, неблагоприятных сочетаниях с другими препаратами (в частности, алкоголем), возможной активации очагов хронической инфекции на фоне лечения, целесообразности временной отмены иммуносупрессивных препаратов при возникновении острых инфекционных заболеваний, о необходимости контрацепции на фоне лечения.
Терапия ревматоидного артрита должна назначаться врачом-ревматологом и проводиться под его наблюдением. Лечение биологическими препаратами может проводиться только под контролем ревматолога, имеющего достаточные знания и опыт для его проведения. Терапия является длительной и подразумевает периодический контроль активности болезни и оценку ответа на терапию.
Мониторинг активности болезни и ответа на терапию включает оценку показателей суставного статуса (число болезненных и припухших суставов и др.), острофазовых показателей крови (СОЭ, СРБ), оценку боли и активности болезни по визуальной аналоговой шкале, оценку функциональной активности больного в повседневной деятельности с помощью русского варианта опросника состояния здоровья (HAQ). Существуют признанные международным сообществом ревматологов методики количественной оценки ответа на лечение с помощью рекомендованного Европейской лигой по борьбе с ревматизмом (EULAR) индекса DAS (Disease Activity Score) и критериев Американской коллегии ревматологов (ACR). Кроме того, должен осуществляться мониторинг безопасности проводимой пациенту терапии (в соответствии и формуляром и существующими клиническими рекомендациями). В связи с тем, что эрозивный процесс может развиваться даже при низкой воспалительной активности, помимо оценки активности болезни и ответа на терапию обязательно применяется рентгенография суставов. Прогрессирование деструктивных изменений в суставах оценивают путем стандартной рентгенографии кистей и стоп с использованием рентгенологической классификации стадий ревматоидного артрита, количественных методик по индексам Sharp и Larsen. С целью мониторинга состояния больного обследование рекомендуется проводить с определенной периодичностью.
Лечение резистентного к терапии РА
Резистентным к лечению целесообразно считать пациента с неэффективностью (отсутствием 20% улучшения по основным показателям) как минимум двух стандартных БПВП в достаточно высоких дозах (метотрексат - 15–20 мг/нед, сульфасалазин - 2000 мг/сут, лефлуномид - 20 мг/сут). Неэффективность может быть первичной и вторичной (возникающей после периода удовлетворительного ответа на терапию либо при повторном назначении препарата). Существуют следующие пути преодоления резистентности к терапии:
назначение биологических препаратов (инфликсимаб, ритуксимаб);
назначение глюкокортикостероидов;
применение комбинированной базисной терапии;
применение БПВП второго ряда (циклоспорин и др.).
С точки зрения отдаленных результатов в отношении функциональных нарушений, качества жизни и ее продолжительности оптимальной стратегией терапии ревматоидного артрита является многолетнее лечение БПВП с планомерной сменой схемы их применения по мере необходимости.
Программа медицинской реабилитации
Лечение заболеваний суставов проводится соответственно с учетом периода заболевания. В остром периоде заболевания лечение артритов строится на принципах сохранения покоя для больного сустава. Про-
ноли гея лечение положением, применяется тепло и ультрафиолетовые облучения для уменьшения болезненности в пораженных суставах. В подострой стадии в целях сохранения функций больных суставов показана комплексная физическая реабилитация: лечение положением, лечебный массаж, занятия лечебной гимнастикой в сочетании с физиотерапевтическими процедурами (УФО, тепловые процедуры, сероводородные ванны). В хроническом процессе комплексная физическая реабилитация включает в себя лечебный массаж, занятия лечебной гимнастикой, бальнеолечение (сероводородные, радоновые ванны), грязелечение в соединении с санаторно-курортными условиями.
Вся система физической реабилитации делится на 3 этапа: в стационаре: в условиях санатория или поликлиники; в домашних условиях.
В процессе физической реабилитации ставятся следующие задачи:
воздействие на пораженные суставы с целью развития их подвижности и профилактики дальнейшего нарушения функции;
укрепление мышечной системы и повышение ее работоспособности;
улучшение кровообращения в суставах, борьба с атрофией в мышцах;
противодействие отрицательному влиянию постельного режима (стимуляция функций кровообращения, дыхания, повышения обмена веществ);
уменьшение болевых ощущений путем приспособления пораженных суставов к дозированной физической нагрузке;
реабилитация физической работоспособности.
I этап физической реабилитации
в стационаре относится к началу подострого периода заболевания (выраженные экссудативные явления - отечность, болевые контрактуры, ограничение движений, деформация различной степени, атрофия мышц). В первый период применяются пассивные упражнения для больных суставов. Они не должны сопровождаться болезненностью и выраженной защитной реакцией в виде рефлекторного напряжения мышц. Пассивным движениям должен предшествовать лечебный массаж для расслабления мышц.
Во второй период физической реабилитации на этом этане с уменьшением экссудативных явлений больной может производить первые активные движения в больных суставах в наиболее удобных положениях. Применяют активные и пассивные упражнения, а также пассивные упражнения с помощью здоровой конечности для увеличения амплитуды движений, упражнения со снарядами.
Перед выполнением упражнений проводится лечебный массаж, применяются физиотерапевтические процедуры (УФО, парафиновые аппликации, озокерит).
II этап физической реабилитации
в условиях санатория или поликлиники назначается, когда отсутствуют воспалительные явления в пораженных суставах, но еше имеются некоторые ограничения движений. Специальные упражнения направлены на растяжение связочного аппарата пораженных суставов и укрепление мышц, особенно разгибателей. Занятия лечебной гимнастикой проводятся в исходном положении стоя, применяются активные упражнения для больных и здоровых суставов.
В комплекс физической реабилитации на этом этапе входит грязелечение (Старая Русса) или бальнеолечение (Мацеста и др.).
Эти процедуры применяют до занятий лечебной гимнастикой. Самостоятельное выполнение больными физических упражнений является обязательным для обеспечения наилучшего эффекта.
III этап физической реабилитации
относится к периоду реконвалесценции, имеет профилактическое значение и проводится в поликлинике или домашних условиях. Основной задачей этапа является поддержание и сохранение достигнутых движений в суставах. Без систематической тренировки движения в пораженных суставах могут постепенно ухудшаться. Пациенты занимаются по разработанному комплексу упражнений в зависимости от пораженных суставов.
Лицам молодого и среднего возраста можно рекомендовать ходьбу на лыжах, непродолжительную греблю, плавание (температура воды 28 - 29°С). игры в теннис, волейбол. Лицам пожилого возраста разрешаются только пешеходные прогулки.
Программа профессиональной реабилитации
РА, легкая форма (преимущественно суставная или комбинированная, с деформирующим остеоартрозом; активность I-II степени; I-II стадия процесса; нарушение функции суставов I-II степени.
Значительное физическое и нервно-психическое напряжение. Умеренное постоянное физическое напряжение, длительная ходьба и стояние, предписанный темп раработы, вынужденное положение тела; неблагоприятные микроклиматические условия (низкие и высокие температуры, повышенная влажность, сквозняки), воздействие токсических веществ, частые и длительные командировки.
РА средней тяжести (рецидивирующее течение, активность II степени; II стадия процесса с нарушением функций суставов II степени; суставно-висцеральная, комбинированная форма с выраженным нарушением функций органов).
Противо
Значительное и умеренное физическое и нервно-психическое напряжение, длительная ходьба и стояние, предписанный темп работы, вынужденное положение тела; неблагоприятные микроклиматические условия (низкие и высокие температуры, повышенная влажность, сквозняки), воздействие токсических веществ, частые и длительные командировки. Профессиональное обучение инвалидов с РА требует использования вспомогательных технических средств - специальная мебель, регулируемые стулья и столы по высоте, приспособления для удержания предметов, опоры для кисти руки и т.п.
РА, легкая форма
Показанные условия и характер труда.
Работа с незначительным физическим (1) и умеренным нервно-психическим напряжением (2) в комфортных (1) санитарно-гигиенических условиях.
Масса поднимаемого и перемещаемого груза для женщин - до 3 кг, для мужчин - до 5 кг; при чередовании с другой работой для женщин - до 5 кг, для мужчин - до 12 кг. Рабочая поза - свободная. Допускаются наклоны туловища до 50 раз за смену. Длительность сосредоточенного наблюдения - до 50% времени смены с числом объектов наблюдения до 10, плотностью сигналов до 175 в час. Работа по графику с возможностью коррекции. Решение альтернативных задач по инструкции.
Лицам высокой квалификации, творческого труда возможен активный поиск информации при ее недостатке. Работа в дневную смену не более 8 часов. Возможен сокращенный рабочий день (неделя).
РА, средней тяжести
Показанные условия и характер труда.
Незначительное физическое и нервно-психическое напряжение (1). Оптимальные санитарно-гигиенических условия (1). Работа без подъема тяжестей, без ходьбы.
Рабочая поза удобная, свободная. Решение простых задач. Работа по индивидуальному графику, с сокращенным рабочим днем в специально созданных условиях (спец. предприятие, спец. цех. специальное оборудованное рабочее место; на дому).
Круг доступных профессий:
корректор, фототекарь, архивариус, инженер, логопед, научный сотрудник, экономист, статистик.
Для инвалидов с поражением верхних и нижних конечностей специальное рабочее место должно быть оборудовано с учетом специальной рабочей мебелью, приспособлениями для перемещения предметов, удержания предметов, с расширенной зоной рабочего места для перемещения в коляске и др.
Программа социальной реабилитации
Инвалиды вследствие РА нуждаются в информировании и консультировании самого инвалида и его семьи, адаптационном обучении инвалида и его семьи «жизни с инвалидностью», обучению персональному уходу, социальной независимости, пользованию техническими средствами реабилитации, в содействии решения личных проблем, адаптации жилья (установка поручней, настилка нескользящих полов, снятие порогов).
Необходимы технические средства реабилитации:
для передвижения (трости, костыли, подмышечные костыли, трости трехопорные, прогулочная, комнатная кресло-коляски, и др.);
средства для приготовления пищи и напитков (средства для резки, рубки и дозировки, для очистки продуктов, машинка для приготовления пищи, средства для варки и жарки и др.);
средства для ведения домашнего хозяйства (вакуумные очистители, ковровые очистители, выжимальная машина и др.);
функциональная кровать, прикроватный столик, кроватные поручни;
перила и поручни;
. открыватели и закрыватели дверей, окон, занавесок;
средства для одевания и раздевания;
средства для отправления естественных надобностей (туалетные сиденья, туалетные подлокотники и др.);
средства для умывания, купания и принятия душа (кресла для ванной/душа, противоскользящие маты для ванны; мочалки, губки, щетки, намыливатели с рукояткой);
специальная посуда для еды.









