Traitement de diagnostic des infections sexuellement transmissibles. Infections sexuelles chez la femme. Symptômes des infections sexuellement transmissibles
Les infections sexuellement transmissibles sont diagnostiquées aussi souvent chez les femmes que chez les hommes. De plus, de nombreux vénéréologues constatent que les femmes se tournent plus souvent vers eux. Car les symptômes des pathologies y sont plus prononcés et suscitent plus d'inquiétudes.
Quels agents pathogènes des infections sexuellement transmissibles chez les femmes peuvent être trouvés le plus souvent et quels sont les symptômes des pathologies, les patients demandent souvent lorsqu'ils consultent un médecin.
Comment se débarrasser de la maladie et comment se protéger des infections ?
Comment une femme peut-elle être infectée par des infections sexuellement transmissibles ?
De nombreuses femmes s'inquiètent des façons dont elles peuvent contracter des infections sexuellement transmissibles. Comme le notent les médecins, il existe trois options les plus courantes dans la pratique clinique.
- Appareil sexuel
Un rapport sexuel signifie toujours un contact sexuel. De plus, comme le disent les vénéréologues, la probabilité qu'une infection sexuellement transmissible survienne chez les femmes est légèrement plus élevée lors de rapports sexuels non protégés que chez les hommes. Ceci est lié aux caractéristiques structurelles du tractus génital.
Tout d'abord, l'urètre court joue un rôle. Grâce à lui, il est plus facile pour les micro-organismes pathogènes d’atteindre les organes où ils peuvent continuer à se reproduire avec succès. Chez les hommes comme chez les femmes, les relations sexuelles vaginales classiques ne sont pas les seules à jouer un rôle dans la propagation de la maladie. Les relations sexuelles orales et anales sont également dangereuses. Et surtout, les relations sexuelles lesbiennes, si les règles de sécurité élémentaires ne sont pas respectées, peuvent également conduire à une infection.
- Chemin vertical
Cette option de propagation se produit lorsqu'une femme atteinte d'une infection sexuellement transmissible donne naissance à un enfant. De plus, comme le notent les médecins, l'infection survient principalement lors de l'accouchement.
Les cas de transmission transplacentaire d'infection sont plutôt rares qu'une méthode d'infection répandue. Chez les garçons, cette infection touche principalement les yeux et l’oropharynx, ainsi que les poumons. Mais chez les filles, c'est l'appareil reproducteur qui est le plus souvent touché.
- Chemin de contact et de ménage
 L’option la plus rarement mise en œuvre pour la propagation des infections sexuellement transmissibles est le contact familial. Elle est mise en œuvre si une femme ou un enfant ne respecte pas les règles d'hygiène, partageant une serviette, des sous-vêtements ou d'autres articles d'hygiène personnelle avec une personne infectée. Bien entendu, la plupart des agents pathogènes des IST ne survivent pas dans l’environnement. Cependant, dans certains cas, une infection par contact reste possible. N’importe quelle voie de propagation peut jouer un rôle important dans la vie d’une femme, conduisant à une infection. Mais connaître les modes de propagation des MST vous permet de prendre des mesures pour réduire le risque de contracter la maladie.
L’option la plus rarement mise en œuvre pour la propagation des infections sexuellement transmissibles est le contact familial. Elle est mise en œuvre si une femme ou un enfant ne respecte pas les règles d'hygiène, partageant une serviette, des sous-vêtements ou d'autres articles d'hygiène personnelle avec une personne infectée. Bien entendu, la plupart des agents pathogènes des IST ne survivent pas dans l’environnement. Cependant, dans certains cas, une infection par contact reste possible. N’importe quelle voie de propagation peut jouer un rôle important dans la vie d’une femme, conduisant à une infection. Mais connaître les modes de propagation des MST vous permet de prendre des mesures pour réduire le risque de contracter la maladie.

Les infections génitales les plus courantes chez les femmes
Les infections de l'appareil reproducteur chez la femme sont très diverses. Dans le cabinet médical, un grand nombre d'agents pathogènes différents peuvent être rencontrés.
Le plus souvent, les médecins traitent des agents pathogènes spécifiques, parmi lesquels les plus courants sont :
- Chlamydia
La chlamydia est causée par la chlamydia, un micro-organisme transmis d'une personne à l'autre principalement par contact sexuel. La pathologie se caractérise par des symptômes très vagues. Une femme peut ne pas avoir de plaintes du tout, ou se plaindre d'écoulements purulents rares ou de douleurs pendant la miction, qui sont de nature épisodique. En raison du manque de symptômes, un diagnostic rapide est assez difficile.
- Mycoplasmes
La mycoplasmose, causée par des mycoplasmes, indique le plus souvent qu'une femme, pour une raison quelconque, a eu une diminution de son immunité naturelle. La maladie se caractérise par de rares écoulements transparents et des sensations désagréables lors des rapports sexuels.
- Candidose
La candidose est une infection fongique. Comme dans le cas de la mycoplasmose, elle se développe principalement avec une diminution de l'immunité. Les femmes se plaignent d'écoulements abondants, rappelant la consistance du fromage cottage et la couleur blanche. De plus, ils se plaignent de douleurs, de démangeaisons et de brûlures.
- Gonocoque
Le gonocoque provoque une maladie aussi désagréable que la gonorrhée. Elle se caractérise par des symptômes vifs avec un écoulement abondant du tractus génital et une douleur intense.
- L'herpès génital
 La maladie est causée par un virus dont il est totalement impossible de se débarrasser aujourd’hui. Dans la région génitale présentant cette pathologie, des éruptions cutanées apparaissent qui ressemblent à des bulles contenant un liquide clair. Il n'existe pratiquement pas de traitement efficace, mais la maladie peut être amenée à une phase de rémission à long terme.
La maladie est causée par un virus dont il est totalement impossible de se débarrasser aujourd’hui. Dans la région génitale présentant cette pathologie, des éruptions cutanées apparaissent qui ressemblent à des bulles contenant un liquide clair. Il n'existe pratiquement pas de traitement efficace, mais la maladie peut être amenée à une phase de rémission à long terme.
- Papillomavirus humain
Provoque divers types de dommages aux organes génitaux chez le beau sexe. Tout dépend de la souche de l'agent pathogène et de ses caractéristiques générales.
La maladie est répandue et aussi incurable que l'herpès génital. Conduit à l’apparition de papillomes et de condylomes sur les organes génitaux, et peut contribuer au développement du cancer du col de l’utérus.
Le VIH lors d'infections sexuellement transmissibles chez la femme ne fait qu'aggraver l'évolution de toute maladie, mais ne présente aucun symptôme prononcé. Comme le notent les médecins, un herpès souvent prononcé ou un grand nombre de condylomes peuvent indirectement indiquer une infection par le VIH.
Infections sexuelles : premiers symptômes chez la femme
De nombreux patients s'inquiètent de la question de savoir quels sont les symptômes des infections sexuellement transmissibles chez les femmes. La plupart des IST présentent des symptômes similaires. Cela rend presque impossible un diagnostic basé uniquement sur un symptôme ou un autre.
Les premiers signes d’infections sexuellement transmissibles chez la femme sont le plus souvent les suivants :

De nombreux patients croient à tort qu'une éruption cutanée lors d'infections sexuellement transmissibles chez la femme est un symptôme fiable d'une IST. Cependant, c'est une opinion erronée.
Une éruption cutanée est souvent la conséquence de maladies cutanées de nature non infectieuse. Qui n'ont aucun rapport avec des maladies de l'appareil génito-urinaire provoquées par des virus, des bactéries ou des champignons.
Infections sexuelles : quels tests une femme devra subir
De nombreux patients s'inquiètent de savoir quand et quel type de tests sanguins ils effectuent pour détecter les infections sexuellement transmissibles chez les femmes. Comme le notent les médecins, une analyse de sang n'est pas l'élément le plus important pour diagnostiquer diverses IST dont peut souffrir un patient dans un cabinet de vénéréologie. Dans la plupart des cas, le frottis des organes génitaux joue le rôle diagnostique principal.
 Le frottis est réalisé au cabinet du vénéréologue sur une chaise conçue pour les examens gynécologiques.
Le frottis est réalisé au cabinet du vénéréologue sur une chaise conçue pour les examens gynécologiques.
La procédure est indolore et est souvent pratiquée sur les patientes par des gynécologues à des fins préventives. Lors de l'analyse, le médecin prélève du matériel en trois points : du vagin, du canal cervical et de l'urètre. C'est ce matériau qui est étudié. Il peut être évalué à l’aide des méthodes suivantes :

Dans certains cas, le frottis peut ne pas être prélevé sur les organes génitaux. Par exemple, un frottis buccal pour les infections sexuellement transmissibles chez la femme doit être effectué en cas de suspicion d'infection par des micro-organismes par voie orale.
Un frottis anal pour les infections génitales chez la femme est efficace si le contact avec un micro-organisme pathogène a été précédé d'un rapport sexuel anal.
Où s'adresser en cas d'infections génitales chez la femme
Souvent, les patients confrontés à certains symptômes négatifs se demandent quel médecin consulter. Il existe plusieurs options. Tout d'abord, bien sûr, il est recommandé de consulter un vénéréologue.
Un vénéréologue est spécialisé dans le diagnostic rapide des infections sexuellement transmissibles, leur traitement et la sélection de mesures préventives. C'est le vénéréologue qui saura diagnostiquer correctement et donner les recommandations les plus optimales pour le traitement de la maladie identifiée.
Si l'hôpital ne dispose pas de vénéréologue, une femme peut consulter un gynécologue. Ce médecin est aussi souvent amené à faire face à des maladies sexuellement transmissibles. Par conséquent, je connais leurs symptômes et leurs caractéristiques de manifestation.
 Du gynécologue, vous pouvez recevoir une référence pour les tests nécessaires pour établir un diagnostic, ainsi que des recommandations de traitement. Dans certains hôpitaux, les fonctions de vénéréologue sont exercées par un dermatologue-vénéréologue. Vous pouvez aller le voir avec le même courage que vous iriez voir un vénéréologue.
Du gynécologue, vous pouvez recevoir une référence pour les tests nécessaires pour établir un diagnostic, ainsi que des recommandations de traitement. Dans certains hôpitaux, les fonctions de vénéréologue sont exercées par un dermatologue-vénéréologue. Vous pouvez aller le voir avec le même courage que vous iriez voir un vénéréologue.
La contiguïté des spécialités signifie ici seulement que de nombreuses maladies sexuellement transmissibles ont des manifestations cutanées.
Un dermatologue comme un vénéréologue doivent être capables de distinguer les IST des pathologies non infectieuses.
Principes de traitement des infections sexuellement transmissibles chez la femme
Les infections des organes génitaux chez les femmes sont assez courantes et de nombreux patients s'intéressent donc à la manière de traiter ces maladies désagréables.
La première chose à retenir est que l’automédication devra être totalement abandonnée. L'automédication ne peut que nuire. Il est impossible de déterminer avec précision l'agent pathogène et de sélectionner des médicaments qui agiraient spécifiquement sur lui sans diagnostic spécial. Le médecin, après avoir effectué toutes les recherches nécessaires et établi avec précision le diagnostic, peut recommander les médicaments suivants :

Le choix des médicaments dépend toujours de nombreux facteurs. Les caractéristiques de l’infection, les données personnelles du patient, la présence ou l’absence d’intolérance à tout médicament, etc. sont prises en compte.
Sexe pendant le traitement des infections sexuellement transmissibles
De nombreux représentants du beau sexe s'inquiètent de savoir si le sexe est acceptable dans le traitement des infections sexuellement transmissibles chez les femmes. Les médecins n’ont qu’une seule réponse à cette question, et elle est très catégorique.
 Pendant toute la durée du traitement, les contacts sexuels devront être strictement limités, ou mieux encore totalement exclus. Une telle rigueur s’explique par plusieurs raisons. Premièrement, non seulement la femme, mais aussi son partenaire sexuel doivent être traités. Après tout, la probabilité qu'elle ait été infectée par lui ou qu'elle l'ait déjà infecté est très élevée. Et, naturellement, si une femme est traitée, mais pas son partenaire sexuel, alors au prochain contact sans couverture médicamenteuse, une réinfection se produira avec un tableau clinique typique de la maladie.
Pendant toute la durée du traitement, les contacts sexuels devront être strictement limités, ou mieux encore totalement exclus. Une telle rigueur s’explique par plusieurs raisons. Premièrement, non seulement la femme, mais aussi son partenaire sexuel doivent être traités. Après tout, la probabilité qu'elle ait été infectée par lui ou qu'elle l'ait déjà infecté est très élevée. Et, naturellement, si une femme est traitée, mais pas son partenaire sexuel, alors au prochain contact sans couverture médicamenteuse, une réinfection se produira avec un tableau clinique typique de la maladie.
Deuxièmement, il est important de considérer que le contact sexuel est irritant pour la muqueuse du tractus génital. Et elle est le plus souvent déjà irritée par les effets de la microflore pathogène. En conséquence, des sensations désagréables peuvent apparaître qui rendent les rapports sexuels désagréables.
Troisièmement, l’immunité locale est déjà altérée. Un partenaire sexuel peut ou non être porteur d’une MST. Mais il y a une forte probabilité que cela introduise une microflore opportuniste dans le corps de la femme, ce qui peut provoquer une augmentation de la réaction inflammatoire.
Tests de contrôle après traitement des infections sexuellement transmissibles chez la femme
Pourquoi repasser les tests après avoir terminé le traitement ?
Les patients ayant suivi un traitement contre une MST le refusent souvent. Cette étape, comme le notent les médecins, est une erreur.
Après tout, de nombreux micro-organismes pathogènes sont capables de développer une résistance aux effets de divers médicaments. Pour déterminer en temps opportun le développement d'une résistance, des études de contrôle sont réalisées. Et si nécessaire, changez de thérapie. Qu'est-ce qui explique la nécessité de tests réguliers pendant la période de traitement ?
Le médecin doit surveiller si de nouveaux agents pathogènes sont apparus dans le corps de la femme.
Dont le traitement nécessitera la prescription de nouveaux médicaments. Des diagnostics réguliers garantissent également qu’il n’y a pas d’infections latentes dans le corps. Lesquels pourraient devenir plus actifs en raison d’une diminution des défenses de l’organisme.
La réalisation de tests de contrôle à la fin du traitement est une sorte de garantie du succès du traitement. Si les tests sont négatifs, la femme peut se considérer en parfaite santé en toute sécurité.
L'influence des infections sexuellement transmissibles sur la grossesse
Si un médecin qui traite les infections sexuellement transmissibles chez la femme découvre des signes d'IST chez un représentant du beau sexe, il lui est conseillé de commencer le traitement dès que possible. Cependant, de nombreuses personnes s'intéressent à la question de savoir pourquoi il est recommandé de passer un test de dépistage des MST avant de concevoir un enfant ? Le fait est que les maladies sexuellement transmissibles peuvent nuire au processus de grossesse. De plus, pour de nombreux patients, un traitement intempestif de telles pathologies aboutit à l'infertilité. Tout est expliqué très simplement.
Tout processus inflammatoire dans les organes génitaux affecte négativement leur structure. L'infertilité s'explique souvent par le développement d'adhérences ou la dégradation des tissus organiques nécessaires à la conception et à la gestation normales. De plus, l'inflammation affecte toujours négativement la grossesse elle-même, qui est déjà une période difficile pour toute femme. En conséquence, même si une grossesse a eu lieu, il est fort probable qu'elle se termine par une fausse couche ou une fausse couche.
De nombreuses infections sexuellement transmissibles affectent également négativement la santé du fœtus lui-même. En raison de leur influence, le développement de diverses déformations et naissances prématurées est possible, ce qui a également un effet néfaste sur le système nerveux et autres de l'enfant.
Pour éviter toutes ces conséquences désagréables, il est recommandé de réaliser des frottis pour les infections sexuellement transmissibles chez les femmes au stade de la planification d'une grossesse.
Principes de prévention des infections sexuellement transmissibles chez les femmes
Comme le montre la pratique, il est beaucoup plus facile de prévenir toute infection sexuellement transmissible que de la traiter. Pour prévenir l’infection par les IST, il est recommandé de suivre les mesures préventives suivantes :

Il est important de se rappeler que les infections génitales chez les femmes sont tout aussi dangereuses que chez les hommes. Tout d’abord, ils affectent la santé reproductive du patient.
Lui causant parfois des dommages irréparables, rendant la femme stérile. Pour éviter des complications dangereuses, il est recommandé de demander l'aide d'un médecin dès les premiers symptômes suspects.
Les médecins seront en mesure d'évaluer adéquatement la situation et de donner des recommandations de traitement optimales. La santé reproductive d’une femme est uniquement entre ses mains, ce qui est important à savoir !
Si vous suspectez une infection sexuellement transmissible, contactez des gynécologues et vénéréologues compétents.
Il existe des dizaines de maladies infectieuses transmises par contact sexuel. Quelles maladies les hommes et les femmes qui ont des rapports sexuels non protégés courent-ils un risque ?
Il existe plus de 30 virus, bactéries et autres micro-organismes différents qui peuvent être transmis par contact sexuel. Dans le même temps, huit d'entre eux sont les plus pathogènes et quatre d'entre eux sont complètement guérissables. Ce sont la syphilis, la chlamydia, la gonorrhée et la trichomonase. Ces maladies sont considérées comme « les maladies préférées des vénéréologues » car elles répondent bien au traitement et le patient, si toutes les recommandations sont suivies, n'a généralement rien à craindre.
Les quatre autres maladies sont de nature virale et, malheureusement, il n'est pas encore possible de les guérir. Il s’agit de l’hépatite B, du virus du papillome humain (VPH), du VIH et du virus de l’herpès simplex. Les méthodes thérapeutiques actuellement disponibles aident uniquement à faire face aux symptômes de la maladie et à « endormir » le virus, mais il n'est pas encore possible de se débarrasser complètement de ces virus.
Les maladies ci-dessus se transmettent principalement par contact sexuel. En même temps, cela se produit lors de relations sexuelles vaginales, orales et anales. Les micro-organismes peuvent également pénétrer dans l'organisme par le biais de transfusions sanguines, de greffes de tissus et de l'utilisation d'objets perçants ou coupants appartenant à d'autres personnes qui sont entrés en contact avec le sang du patient (par exemple, des seringues, des machines à raser et d'autres objets). Une autre façon de transmettre les maladies sexuellement transmissibles est la transmission de la mère à l'enfant pendant la grossesse ou l'accouchement.
Il est à noter qu'une personne peut être porteuse de ces pathologies pendant longtemps sans symptômes évidents. En même temps, en ayant des relations sexuelles non protégées, il met ses partenaires sexuels en danger.

Maladies sexuellement transmissibles : l'ampleur du problème
Les maladies sexuellement transmissibles ont un impact majeur sur la santé sexuelle et reproductive des populations du monde entier. Le problème est particulièrement aigu dans les pays pauvres où les normes sanitaires et médicales sont médiocres.
Selon les statistiques médicales, chaque année, environ un million de personnes dans le monde contractent diverses infections sexuellement transmissibles. Ainsi, chaque année, environ 360 millions de personnes contractent la gonorrhée, la syphilis, la chlamydia ou. Plus d’un demi-milliard de personnes sur Terre vivent avec le virus de l’herpès génital. Environ 300 millions de femmes sont atteintes du virus du papillome humain. Notamment, l'herpès, la syphilis ou le virus du papillome humain peuvent augmenter le risque de contracter le virus de l'immunodéficience humaine.
En raison du virus du papillome humain, chaque année, 530 000 femmes dans le monde développent un cancer du col de l'utérus et plus de 270 000 décès sont enregistrés en relation avec cette maladie. Grâce aux vaccins développés contre le virus du papillome humain (fortement oncogènes), il est prévu de résoudre ce problème dans un avenir proche.
Les maladies sexuellement transmissibles les plus courantes
Dans un seul article, nous ne pouvons pas considérer toutes les maladies qu'une personne peut contracter par contact sexuel. Regardons les plus populaires d'entre eux.

Chez les enfants, la chlamydia peut endommager les muqueuses des yeux, des oreilles et des poumons. Dans les cas graves, l’infection à chlamydia peut entraîner la mort du nouveau-né.
En règle générale, les premiers signes d'infection à Chlamydia apparaissent 1 à 2 semaines après un contact sexuel avec un patient. En règle générale, les hommes se plaignent d'écoulements muqueux ou purulents de l'urètre, ainsi que de démangeaisons et de douleurs en urinant. Dans certains cas, la chlamydia est asymptomatique, bien que la personne soit porteuse de l'infection.
Souvent observé avec une infection à Chlamydia chez les hommes. Le patient se plaint d'une gêne au niveau du périnée, du rectum et de douleurs tenaces dans le bas du dos. Une autre complication de l'infection à Chlamydia chez l'homme est l'inflammation de l'épididyme, qui débute généralement soudainement. Avec cette pathologie, le scrotum devient enflé et chaud. Augmentation possible de la température corporelle. Dans de tels cas, le processus de formation des spermatozoïdes peut être perturbé, provoquant une infertilité chez l’homme.

Selon des chercheurs britanniques, les femmes souffrent d'herpès génital presque 6 fois plus souvent que les hommes.
Les premiers symptômes de l'herpès génital apparaissent 3 à 6 jours après l'infection. En règle générale, tout commence par l'apparition d'éruptions cutanées sur les muqueuses. Des cloques caractéristiques de l'herpès apparaissent. Chez l’homme, des cloques d’herpès apparaissent sur le pénis, notamment au niveau du prépuce et du gland. Avant cela, les patients ressentent généralement des brûlures, des démangeaisons et des picotements. Lors de relations sexuelles orales, des éruptions herpétiques similaires peuvent se former dans la cavité buccale. Au fil du temps, les bulles peuvent fusionner et former des blessures. Parfois accompagné de l'apparition d'un écoulement de l'urètre, de brûlures, de douleurs dans l'urètre et même d'une rétention urinaire. Les symptômes courants de l'herpès génital comprennent la fièvre, les maux de tête, un malaise général et des ganglions lymphatiques enflés.
Chez la femme, des cloques herpétiques peuvent apparaître sur les organes génitaux, au niveau du périnée mais également au niveau de l’anus. Après un certain temps, les bulles disparaissent, puis réapparaissent.
Une femme infectée infecte généralement son bébé avec l'herpès pendant l'accouchement. Chez les enfants, l'infection herpétique peut affecter le système nerveux, la peau, la cavité buccale et les organes internes. Les cas de décès de nouveau-nés infectés par le virus de l'herpès sont fréquents.

Selon les statistiques, la gonorrhée est beaucoup plus courante que la syphilis. Beaucoup ne réalisent pas qu’ils sont infectés par cette infection et continuent à avoir des relations sexuelles, mettant ainsi leurs partenaires en danger.
Le plus souvent, le VIH se transmet par contact sexuel. L'infection est également possible par transfusion de sang et de ses préparations (si le sang est contaminé par un virus).
L'un des premiers symptômes de l'infection par le VIH est une température élevée pouvant atteindre 38 à 40 degrés, une transpiration abondante et une diminution de l'activité physique. De plus, une perte de poids importante, un essoufflement, des modifications de la peau du visage, une hypertrophie des ganglions lymphatiques et une perte de cheveux sont possibles. Le système immunitaire étant fortement affecté par le SIDA, le patient devient sensible à diverses maladies infectieuses : respiratoires, cutanées, gastro-intestinales et autres. Ainsi, les personnes atteintes du SIDA souffrent souvent de pneumonie, de candidose buccale et d'autres pathologies infectieuses.
Le SIDA est également un facteur important contribuant au développement de tumeurs malignes. Ainsi, chez environ 30 % des patients, on détecte un sarcome de Kaposi, qui affecte la peau, les ganglions lymphatiques, les muqueuses et certains organes internes.

Traitement des maladies sexuellement transmissibles
Le traitement des maladies sexuellement transmissibles est généralement conservateur et implique la prise des types de médicaments suivants :
- Antibiotiques. L'antibiothérapie est efficace contre la chlamydia, la gonorrhée, la syphilis et la trichomonase. En règle générale, la maladie disparaît complètement sous l'influence des antibiotiques.
- Médicaments antiviraux. Pour l'hépatite virale B, le VIH et l'herpès sont utilisés. Malheureusement, ces maladies sont toujours considérées comme incurables et le patient a besoin d'un traitement régulier pour maintenir une santé normale.
- Immunomodulateurs. Dans le cas de l'hépatite virale B, ils aident bien en ralentissant l'effet destructeur du virus sur le foie.
Lors du traitement des maladies sexuellement transmissibles, il est important de traiter les deux partenaires. De plus, le patient doit avertir tous ses partenaires sexuels qu'on lui a diagnostiqué une maladie particulière.
Le moyen le plus efficace de prévenir les maladies sexuellement transmissibles est d’utiliser des préservatifs. Avoir un seul partenaire sexuel permet également d’éviter l’infection.
Les maladies infectieuses sexuellement transmissibles sont un groupe de pathologies vénéréologiques dont la principale voie de transmission est le contact sexuel non protégé. Les MST sont des entités nosologiques cliniquement hétérogènes, très contagieuses, c'est-à-dire infectieuses, et constituent donc un danger direct pour la santé humaine.
Quelles infections sont sexuellement transmissibles
 L'Organisation mondiale de la santé classe les MST comme suit ::
L'Organisation mondiale de la santé classe les MST comme suit ::
- Infections sexuellement transmissibles typiques
- lymphogranulomatose (forme inguinale);
- type granulome vénérien.
- Autres MST:
- qui affectent principalement les organes du système reproducteur :
- shigellose urogénitale (survient chez les personnes ayant des rapports sexuels homosexuels) ;
- trichomonase;
- lésions candidoses des organes génitaux, se manifestant par une balanoposthite et une vulvovaginite;
- gardnerellose;
- gale;
- taches plates (pédiculose pubienne);
- molluscum contagiosum.
- qui affectent principalement d’autres organes et systèmes :
- sepsis néonatal;
- Giardia;
- SIDA;
- amibiase (typique pour les personnes ayant des contacts homosexuels).
La principale différence entre tout représentant d'une MST est sa grande susceptibilité aux changements des conditions environnementales. Pour qu'une infection se produise, il doit y avoir un contact direct entre une personne malade et une personne en bonne santé, et dans certains cas, il ne s'agit pas nécessairement d'un rapport sexuel ; un contact domestique sera suffisant, comme par exemple dans le cas d'une maladie virale. Le danger augmente en présence de défauts d'intégrité des muqueuses et de la peau, qui sont les portes d'entrée de toute infection. Le risque de contracter une MST augmente considérablement lors des rapports anaux, de l'utilisation de produits d'hygiène personnelle générale et de jouets sexuels. note: Presque toutes les maladies sexuellement transmissibles virales et bactériennes pénètrent la barrière placentaire, c'est-à-dire qu'elles se transmettent au fœtus in utero et perturbent son développement physiologique. Parfois, les conséquences d'une telle infection n'apparaissent que plusieurs années après la naissance de l'enfant sous la forme de dysfonctionnements du cœur, du foie, des reins et de troubles du développement. Concernant le type d'agent pathogène, les maladies sexuellement transmissibles sont:
Les raisons suivantes sont identifiées qui contribuent à la propagation des MST ::
- des contacts familiaux très étroits ;
- les relations sexuelles non protégées, qui incluent également les relations sexuelles anales et orales ;
- utilisation de serviettes communes ;
- non-respect des règles nécessaires à la stérilisation des instruments (les maladies sont transmises par des instruments contaminés dans les établissements médicaux, dentaires, de cosmétologie, ainsi que dans les salons de manucure et de tatouage) ;
- procédure de transfusion de sang et de ses éléments;
- administration parentérale de médicaments;
- transplantation d'organes et de tissus.
MST : symptômes
Le tableau clinique des maladies sexuellement transmissibles est légèrement différent, mais, en général, il existe un certain nombre de signes caractéristiques de presque chacune d'entre elles :
- faiblesse excessive;
- écoulement purulent ou muqueux de l'urètre;
- urine trouble;
- brûlures et démangeaisons dans la région génitale;
- une hypertrophie des ganglions lymphatiques dans l'aine;
- inconfort pendant les rapports sexuels et la miction;
- ulcères et ulcères à l'aine, sur les organes génitaux externes;
Pour d’autres organes, des symptômes peuvent apparaître selon le type d’infection qui affecte d’autres systèmes. Par exemple, le foie souffre d'hépatite, les os sont touchés dans les derniers stades de la syphilis et la chlamydia peut affecter les articulations.
Symptômes des maladies sexuellement transmissibles chez les femmes
La présence de certains symptômes des MST chez la femme s'explique par les caractéristiques de leur physiologie. Les signes suivants devraient alerter une femme et devenir un motif de visite d'urgence chez le gynécologue:
- douleur et sensation de sécheresse pendant les rapports sexuels ;
- hypertrophie unique ou groupée des ganglions lymphatiques;
- dysménorrhée (perturbations du cycle menstruel normal) ;
- douleur et écoulement de l'anus;
- démangeaisons dans la région périnéale;
- irritation anale;
- éruption cutanée sur les lèvres ou autour de l'anus, de la bouche ou du corps ;
- pertes vaginales inhabituelles (vertes, mousseuses, malodorantes, sanglantes) ;
- envie douloureuse fréquente d'uriner;
- gonflement de la vulve.
Maladies sexuellement transmissibles chez l'homme : symptômes
Vous pouvez suspecter une MST chez l’homme sur la base des signes suivants ::
- sang dans le sperme;
- envie fréquente et douloureuse d'uriner;
- fièvre légère (pas dans toutes les maladies) ;
- problèmes d'éjaculation normale;
- douleur dans le scrotum;
- écoulement de l'urètre (blanc, purulent, muqueux, odorant);
- divers types d'éruptions cutanées sur la tête du pénis, sur le pénis lui-même et autour de lui.
Important: La plupart des pathologies sexuellement transmissibles sont asymptomatiques. Il est très important de consulter un médecin immédiatement après l’apparition des premiers symptômes afin de prévenir la progression et les complications.
Diagnostique
 En cas de signes suspects au niveau des organes génitaux, notamment après un rapport sexuel non protégé, vous devez consulter un médecin le plus tôt possible. Dans ce cas, l'automédication est lourde de complications et de conséquences graves. Parfois, les symptômes d'une MST disparaissent quelque temps après leur apparition, le patient pense qu'il est en bonne santé et tout s'en va tout seul. Mais cela signifie seulement que la maladie est passée sous une forme latente, c'est-à-dire cachée, et continue de circuler dans le corps. Important: Si vous détectez des symptômes suspects, vous devez en informer votre partenaire sexuel et vous soumettre à un examen avec lui etfaites-vous tester pour les MST. Le schéma de diagnostic comprend les points suivants:
En cas de signes suspects au niveau des organes génitaux, notamment après un rapport sexuel non protégé, vous devez consulter un médecin le plus tôt possible. Dans ce cas, l'automédication est lourde de complications et de conséquences graves. Parfois, les symptômes d'une MST disparaissent quelque temps après leur apparition, le patient pense qu'il est en bonne santé et tout s'en va tout seul. Mais cela signifie seulement que la maladie est passée sous une forme latente, c'est-à-dire cachée, et continue de circuler dans le corps. Important: Si vous détectez des symptômes suspects, vous devez en informer votre partenaire sexuel et vous soumettre à un examen avec lui etfaites-vous tester pour les MST. Le schéma de diagnostic comprend les points suivants:
- Enquête. Le médecin recueille les antécédents médicaux détaillés du patient, il s'enquiert des plaintes, depuis combien de temps elles sont apparues et leur gravité. Habituellement, un patient ayant déjà consulté un médecin présente divers types d'éléments (ulcères, éruptions cutanées, érosions) sur la peau et les muqueuses des organes génitaux, des douleurs, des brûlures, des démangeaisons en urinant. Il est également important de connaître le nombre de partenaires sexuels, les antécédents de maladies sexuellement transmissibles, les méthodes contraceptives utilisées et s'il y a eu des contacts sexuels non protégés. Une femme subit un examen gynécologique obligatoire et un homme un examen urologique, au cours duquel un spécialiste détecte les symptômes objectifs d'une MST. En cas de besoin, il est également possible de consulter un dermatovénérologue.
- Recherche en laboratoire. Ils constituent la base de la confirmation du diagnostic. Le dépistage des infections sexuellement transmissibles consiste à examiner le sang et d'autres fluides biologiques du patient.
En particulier, les méthodes de diagnostic suivantes sont utilisées :

Traitement des infections sexuellement transmissibles
Un traitement approprié est toujours prescrit uniquement par le médecin traitant sur la base des résultats des tests. En fonction de l'agent pathogène identifié, un schéma thérapeutique est établi.  La plupart des maladies peuvent être traitées avec succès, mais certaines sont considérées comme incurables.:
La plupart des maladies peuvent être traitées avec succès, mais certaines sont considérées comme incurables.:
- hépatite C;
- herpès types 1 et 2 ;
Dans le même temps, le traitement d’entretien permet d’éliminer les symptômes et d’atténuer l’état du patient. Parmi les médicaments prescrits par un médecin, les groupes de médicaments suivants peuvent être utilisés :
- activer la réponse immunitaire du corps ;
- antiviral, permettant d'accélérer la rémission lorsque l'infection virale entre en phase latente ;
- les hépatoprotecteurs sont utilisés pour soutenir le foie en cas de lésions graves ;
- les glycosides cardiaques soutiennent le fonctionnement du muscle cardiaque ;
- les complexes de vitamines et de minéraux font partie de la thérapie générale de renforcement ;
Le site fournit des informations de référence à titre informatif uniquement. Le diagnostic et le traitement des maladies doivent être effectués sous la supervision d'un spécialiste. Tous les médicaments ont des contre-indications. Une consultation avec un spécialiste s'impose !
Artem Pavlovitch demande :
Quelles sont les principales méthodes de traitement des infections sexuellement transmissibles ?
Traiter les infections sexuellement transmissibles ( IST) , doit être consulté par un médecin spécialiste. Il n'est pas recommandé de traiter ces maladies par vous-même, sans consulter au préalable un médecin.
Un traitement par antibiotiques est possible pour les IST suivantes :
- Syphilis. Il existe de nombreux schémas thérapeutiques pour le traitement de la syphilis, selon le stade de la maladie et ses manifestations. L'antibiotique le plus couramment utilisé est la pénicilline.
- Blennorragie. Pour le traitement de la gonorrhée non compliquée, on utilise souvent 250 mg de ceftriaxone par voie intramusculaire une fois ou 400 mg d'ofloxacine par voie orale avec de l'eau.
- Chlamydia. La chlamydia non compliquée est traitée avec de la tétracycline à la dose de 500 mg par voie orale 4 fois par jour pendant 7 à 10 jours.
- Uréaplasma. La tétracycline et la gentamicine sont utilisées pour traiter l'uréeplasmose.
Médicaments antiviraux.
La plupart des IST virales ne peuvent être complètement guéries. Cependant, les médicaments antiviraux utilisés peuvent réduire la libération d'agents pathogènes, ainsi que le nombre de rechutes ( exacerbations) maladies.Les médicaments antiviraux peuvent être utilisés pour les IST suivantes :
- L'herpès génital. Pour traiter l'herpès génital, le médicament acyclovir est utilisé à la dose de 200 mg 5 fois par jour pendant 5 à 10 jours. Le famciclovir, le valacyclovir peuvent être utilisés.
- Infection par le VIH. Pour traiter le VIH, on utilise des médicaments qui ralentissent la reproduction du virus. Retrovir, timazide, Videx, Viramune, Viracept et autres sont utilisés.
Médicaments antifongiques.
Des agents antifongiques sont utilisés pour la candidose urogénitale. Dans ce cas, les formes galéniques locales sont le plus souvent utilisées : pommades, crèmes, boules vaginales, comprimés vaginaux. Les médicaments utilisés sont l'isoconazole, le clotrimazole, le miconazole. Le traitement est effectué pendant 5 à 7 jours.Il existe également des méthodes de médecine traditionnelle pour traiter les IST.
Les IST suivantes peuvent être traitées par des méthodes traditionnelles :
- Trichomonase. Pour traitement
Classification
Signes et symptômes
Toutes les IST ne sont pas symptomatiques et les symptômes peuvent ne pas apparaître immédiatement après l’infection. Dans certains cas, la maladie peut survenir sans aucun symptôme, ce qui augmente le risque de transmission de la maladie à d’autres. Selon la maladie, certaines IST non traitées peuvent entraîner l'infertilité, des douleurs chroniques, voire la mort. La présence d'une IST chez les enfants prépubères peut indiquer un abus sexuel.
Cause
Diffuser
Risque d'avoir des relations sexuelles non protégées avec une personne infectée
Sexe oral avec un homme (exécutant) : chlamydia dans la gorge, gonorrhée de la gorge (25-30 %), herpès (rare), VPH, syphilis (1 %). Possible : hépatite B (faible risque), VIH (0,01 %), hépatite C (inconnu)
Sexe oral avec une femme (exécutante) : herpès, HPV. Possible : gonorrhée de la gorge, chlamydia de la gorge.
Sexe oral, receveur masculin : chlamydia, gonorrhée, herpès, syphilis (1 %). Peut-être le VPH
Sexe oral, receveuse féminine : herpès. Peut-être le VPH, la vaginose bactérienne, la gonorrhée
Rapports sexuels vaginaux, homme : chlamydia (30-50%), pou du pubis, gale, gonorrhée (22%), hépatite B, herpès (0,07% pour HSV-2), VIH (0,05%), HPV (élevé : environ 40- 50 %), infection à Mycoplasma Hominis, syphilis, trichomonase, uréeplasmose, hépatite C possible
Rapports vaginaux chez la femme : chlamydia (30 à 50 %), pou du pubis, gale, gonorrhée (47 %), hépatite B (50 à 70 %), herpès, VIH (0,1 %), VPH (élevé ; environ 40 à 50 %) , Infection à Mycoplasma Hominis, syphilis, trichomonase, uréeplasmose, hépatite C possible
Sexe anal - partenaire actif : chlamydia, pou du pubis, gale (40 %), gonorrhée, hépatite B, herpès, VIH (0,62 %), HPV, syphilis (14 %), hépatite C
Sexe anal - partenaire passif : chlamydia, pou du pubis, gale, gonorrhée, hépatite B, herpès, VIH (1,7 %), VPH, syphilis (1,4 %), éventuellement hépatite C
Anilingus : amibiase, cryptosporidiose (1 %), giardiase, hépatite A (1 %), shigellose (1 %), éventuellement HPV (1 %)
Infections bactériennes
Les infections fongiques
Infections virales
Pou du pubis (Pthirus pubis)
Gale (Sarcoptes scabiei)
Hépatite virale (virus de l'hépatite B) – salive, fluides sexuellement transmissibles. (Remarque : l'hépatite A et l'hépatite E se transmettent par voie fécale-orale, l'hépatite C se transmet rarement sexuellement et le mode de transmission de l'hépatite D (uniquement si la personne est infectée par l'hépatite B) est incertain, mais peut inclure la transmission sexuelle. transmission).
Virus de l'herpès simplex (HSV 1, 2) de la peau et des muqueuses, transmis avec ou sans cloques visibles
VIH (virus de l'immunodéficience humaine) – liquides génitaux, sperme, lait maternel, sang
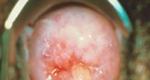
HPV (virus du papillome humain) – peau et muqueuses. Les types de VPH « à haut risque » sont à l’origine de presque tous les types de cancer du col de l’utérus, ainsi que de certains types de cancer de l’anus, du pénis et de la vulve. Certains autres types de VPH provoquent des verrues génitales.
Molluscum contagiosum - contact étroit
Infections à protozoaires
Trichomonase (Trichomonas vaginalis)
Types principaux
Les infections sexuellement transmissibles comprennent :
La chlamydia est une infection sexuellement transmissible causée par la bactérie Chlamydia trachomatis. Chez les femmes, les symptômes peuvent inclure des pertes vaginales anormales, des brûlures pendant la miction et des saignements entre les cycles menstruels, bien que la plupart des femmes ne présentent aucun symptôme. Les symptômes chez les hommes comprennent des douleurs lors de la miction ainsi que des écoulements anormaux du pénis. Si elle n'est pas traitée chez les hommes et les femmes, la chlamydia peut entraîner une infection des voies urinaires et potentiellement une maladie inflammatoire pelvienne (MIP). Le PID peut causer de graves problèmes pendant la grossesse et peut même provoquer l’infertilité. Cela peut conduire à une grossesse extra-utérine potentiellement mortelle chez une femme et à la naissance d'un bébé en dehors de l'utérus. Cependant, la chlamydia peut être traitée avec des antibiotiques.
Les deux formes d'herpès les plus courantes sont causées par une infection par le virus de l'herpès simplex (HSV). Le HSV-1 est généralement transmis par voie orale et provoque l'herpès, le HSV-2 est généralement transmis par contact sexuel et affecte les organes génitaux, mais l'une ou l'autre souche peut affecter n'importe quelle partie du corps. Certaines personnes ne présentent aucun symptôme ou présentent des symptômes très légers. Les personnes qui présentent des symptômes les remarquent généralement 2 à 20 jours après l’exposition, qui dure 2 à 4 semaines. Les symptômes peuvent inclure la formation de petites cloques remplies de liquide, des maux de tête, des maux de dos, des démangeaisons ou des picotements dans la région génitale ou anale, des douleurs en urinant, des symptômes pseudo-grippaux, des glandes enflées ou de la fièvre. L'herpès se propage par contact cutané avec une personne infectée par le virus. Le virus affecte les zones où il pénètre dans le corps. L'infection peut survenir lors de baisers, de rapports vaginaux, de relations sexuelles orales ou anales. Le virus est plus contagieux lorsqu’il existe des symptômes visibles, mais les personnes asymptomatiques peuvent également transmettre le virus par contact cutané. L’attaque initiale de la maladie est la plus grave car le corps ne possède aucun anticorps contre elle. Après l'attaque initiale, des attaques répétées sont possibles, plus faibles. Il n’existe aucun remède contre la maladie, mais il existe des médicaments antiviraux qui traitent les symptômes et réduisent le risque de transmission (Valtrex). Bien que le HSV-1 soit généralement la version « orale » du virus et que le HSV-2 soit généralement la version « génitale », une personne atteinte du HSV-1 oral peut transmettre le virus à son partenaire par voie génitale. Tout type de virus s'installera dans un faisceau nerveux soit au sommet de la colonne vertébrale, produisant une épidémie « orale », soit dans un deuxième faisceau nerveux à la base de la colonne vertébrale, produisant une épidémie génitale.
Le virus du papillome humain (VPH) est l'IST la plus courante aux États-Unis. Il existe plus de 40 types différents de VPH, et bon nombre d’entre eux ne causent aucun problème de santé. Dans 90 % des cas, le système immunitaire de l’organisme élimine naturellement l’infection en 2 ans. Dans certains cas, l’infection ne peut pas être éliminée et peut entraîner des verrues génitales (cloques autour des organes génitaux qui peuvent être petites ou grandes, surélevées ou plates, ou en forme de chou-fleur) ou un cancer du col de l’utérus et d’autres cancers liés au VPH. Les symptômes peuvent n’apparaître que lorsque le cancer est à un stade avancé. Il est important que les femmes subissent un test Pap pour tester et traiter le cancer. Il existe également deux vaccins disponibles pour les femmes (Cervarix et Gardasil) qui protègent contre les types de VPH responsables du cancer du col de l'utérus. Le VPH peut être transmis par contact génital et également lors de relations sexuelles orales. Il est important de se rappeler que le partenaire infecté peut ne présenter aucun symptôme.
La gonorrhée est causée par une bactérie qui vit dans les muqueuses humides de l'urètre, du vagin, du rectum, de la bouche, de la gorge et des yeux. L'infection peut se propager par contact avec le pénis, le vagin, la bouche ou l'anus. Les symptômes de la gonorrhée apparaissent généralement 2 à 5 jours après l'exposition à un partenaire infecté, mais certains hommes peuvent ne présenter aucun symptôme avant un mois. Les symptômes chez les hommes comprennent des brûlures et des douleurs pendant la miction, une fréquence accrue des mictions, des écoulements péniens (blancs, verts ou jaunes), un urètre rouge ou enflé, des testicules enflés ou sensibles ou un mal de gorge. Les symptômes chez les femmes peuvent inclure des pertes vaginales, des brûlures ou des démangeaisons pendant la miction, des douleurs pendant les rapports sexuels, des douleurs intenses dans le bas de l'abdomen (si l'infection s'est propagée aux trompes de Fallope) ou de la fièvre (si l'infection s'est propagée aux trompes de Fallope), mais de nombreuses femmes ne présentent aucun symptôme. Certaines souches d'antibiotiques sont résistantes à la gonorrhée, mais la plupart des cas peuvent être guéris avec des antibiotiques.
La syphilis est une IST causée par une bactérie. Si elle n’est pas traitée, elle peut entraîner des complications et la mort. Les manifestations cliniques de la syphilis comprennent une ulcération du tractus génito-urinaire, de la bouche ou du rectum. Sans traitement, les symptômes s'aggravent. Ces dernières années, la prévalence de la syphilis a diminué en Europe occidentale, mais a augmenté en Europe orientale (pays de l'ex-Union soviétique). Une incidence élevée de syphilis est observée au Cameroun, au Cambodge et en Papouasie-Nouvelle-Guinée. La syphilis se propage également aux États-Unis.
Le VIH (virus de l'immunodéficience humaine) endommage le système immunitaire de l'organisme, ce qui affecte négativement sa capacité à combattre les organismes pathogènes. Le virus tue les cellules CD4, qui sont des globules blancs qui aident à combattre diverses infections. Le VIH est transporté par les fluides corporels et se propage également par l'activité sexuelle. Elle peut également se transmettre par contact avec du sang contaminé, par l'allaitement, lors de l'accouchement et de la mère à l'enfant pendant la grossesse. Le stade le plus avancé du VIH est appelé SIDA (syndrome d’immunodéficience acquise). Il existe différents stades d’infection par le VIH. Les stades comprennent l'infection primaire, l'infection asymptomatique, l'infection symptomatique et le SIDA. Au stade de la primo-infection, une personne présente des symptômes pseudo-grippaux (maux de tête, fatigue, fièvre, douleurs musculaires) pendant environ 2 semaines. Au stade asymptomatique, les symptômes disparaissent généralement et le patient peut rester asymptomatique pendant de nombreuses années. À mesure que le VIH progresse vers le stade symptomatique, le système immunitaire est affaibli et un faible nombre de lymphocytes T CD4+ est observé. Lorsque l’infection par le VIH met la vie en danger, on parle de SIDA. Les personnes atteintes du SIDA sont victimes d'infections opportunistes et meurent. Lorsque la maladie a été découverte pour la première fois dans les années 1980, les personnes atteintes du SIDA ne vivaient pas plus de quelques années. Il existe actuellement des médicaments antirétroviraux (ARV) pour traiter l'infection par le VIH. Il n’existe aucun remède connu contre le VIH ou le SIDA, mais les médicaments aident à supprimer le virus. En supprimant la quantité de virus dans le corps, les gens peuvent vivre plus longtemps et en meilleure santé. Même si leur niveau de virus est faible, ils peuvent quand même transmettre le virus à d’autres.
Maladies non dépistables
Il existe de nombreuses espèces de bactéries, de protozoaires, de champignons et de virus, dont beaucoup restent peu documentés ou mal compris en ce qui concerne la transmission sexuelle. Les germes sexuellement transmissibles sont loin de se limiter à la liste ci-dessus. Parce que la transmission sexuelle n’est pas considérée comme courante et/ou que le microbe lui-même ne fait pas partie d’une étude majeure sur la maladie, les agents pathogènes suivants ne sont tout simplement pas éligibles au dépistage dans les cliniques de santé sexuelle. Certains de ces germes peuvent être transmis sexuellement. Les germes sexuellement transmissibles (mais qui ne sont généralement pas considérés comme des MST/IST) comprennent :
Physiopathologie
De nombreuses IST se transmettent (plus facilement) par les muqueuses du pénis, de la vulve, du rectum, des voies urinaires et (moins fréquemment, selon le type d'infection) par la bouche, la gorge, les voies respiratoires et les yeux. La membrane visible recouvrant la tête du pénis est la muqueuse, cependant, elle ne produit pas de mucus (comme les lèvres). Les muqueuses diffèrent de la peau en ce qu’elles permettent à certains agents pathogènes de pénétrer dans l’organisme. Le nombre d'expositions à des sources infectieuses provoquant une infection varie selon les agents pathogènes, mais dans tous les cas, la maladie peut résulter d'un contact même léger des muqueuses avec les fluides de l'hôte, tels que les fluides vénériens. C’est l’une des raisons pour lesquelles de nombreuses infections sont beaucoup plus susceptibles d’être transmises par voie sexuelle que par des moyens de transmission plus occasionnels tels que le contact non sexuel – contact cutané, étreintes, poignée de main – mais ce n’est pas la seule raison. Bien que les muqueuses de la bouche soient semblables à celles des organes génitaux, de nombreuses IST se transmettent plus facilement par le sexe oral que par les baisers profonds. De nombreuses infections qui se transmettent facilement de la bouche aux organes génitaux ou des organes génitaux à la bouche sont beaucoup plus difficiles à transmettre de bouche à bouche. Dans le cas du VIH, les fluides sexuels contiennent beaucoup plus d’agent pathogène que la salive. Certaines infections considérées comme des IST peuvent être transmises par contact direct avec la peau. Les exemples sont le virus de l’herpès simplex et le VPH. L'herpèsvirus du sarcome de Kaposi, en revanche, peut être transmis par des baisers profonds et par l'utilisation de la salive comme lubrifiant sexuel. Selon l’IST, une personne peut toujours transmettre l’infection même si elle ne présente aucun signe de la maladie. Par exemple, une personne est beaucoup plus susceptible de propager une infection herpétique en présence de cloques que lorsqu’elles sont absentes. Cependant, une personne peut transmettre l’infection par le VIH à tout moment, même si elle ne présente pas de symptômes du SIDA. Tous les types d'activités sexuelles impliquant un contact avec les fluides corporels d'une autre personne doivent être considérés comme présentant un certain risque de transmission de maladies sexuellement transmissibles. L'accent a été mis sur la lutte contre le VIH, responsable du SIDA, mais chaque MST présente une situation différente. Comme leur nom l’indique, les maladies sexuellement transmissibles se transmettent d’une personne à une autre par le biais de certaines activités sexuelles, plutôt que d’être causées par ces activités sexuelles elles-mêmes. Les bactéries, champignons, protozoaires ou virus sont les agents responsables de ces maladies. Il est impossible « d’attraper » une quelconque maladie sexuellement transmissible par le biais d’une activité sexuelle avec une personne qui n’est pas atteinte de la maladie ; à l’inverse, une personne atteinte d’une IST l’a contractée par contact (sexuel ou autre) avec une personne dont les fluides corporels contenaient l’agent pathogène. Certaines IST, comme le VIH, peuvent être transmises de la mère à l'enfant ou pendant la grossesse ou l'allaitement. Bien que la probabilité de transmission de diverses maladies lors de différentes activités sexuelles varie considérablement, en général, toutes les activités sexuelles entre deux personnes (ou plus) doivent être considérées comme une voie à double sens pour la transmission des IST, c'est-à-dire à la fois « transmettre » et Les « récepteurs » sont risqués, même si le destinataire supporte un risque plus élevé. Les médecins suggèrent que les rapports sexuels protégés, comme l'utilisation de préservatifs, constituent le moyen le plus fiable de réduire le risque de contracter des maladies sexuellement transmissibles lors d'une activité sexuelle, mais les rapports sexuels protégés ne doivent en aucun cas être considérés comme une garantie absolue de protection. Le transfert et l'exposition à des fluides corporels, par exemple lors de transfusions de sang et d'autres produits sanguins, le partage d'aiguilles d'injection, les blessures par piqûre d'aiguille (lorsque le personnel médical utilise négligemment des aiguilles lors d'interventions médicales), le partage d'aiguilles de tatouage et l'accouchement sont d'autres moyens de transfert. Certains groupes de la population, comme les travailleurs de la santé, les personnes atteintes d'hémophilie et les toxicomanes, sont particulièrement exposés. Des études épidémiologiques récentes ont examiné les réseaux, les relations sexuelles spécifiques entre les personnes, et ont découvert que les propriétés des réseaux sexuels sont essentielles à la propagation des maladies sexuellement transmissibles. En particulier, le brassage entre individus ayant un grand nombre de partenaires sexuels est un facteur important. Vous pouvez être porteur asymptomatique de maladies sexuellement transmissibles. En particulier, les maladies sexuellement transmissibles chez les femmes provoquent souvent de graves maladies inflammatoires pelviennes.
La prévention
La prévention est essentielle pour les IST incurables telles que le VIH et l’herpès. Les cliniques de santé sexuelle encouragent l’utilisation du préservatif et atteignent les plus vulnérables de la société. Le moyen le plus efficace de prévenir la transmission sexuelle des IST est d’éviter tout contact avec des parties du corps ou des liquides qui pourraient entraîner une transmission avec un partenaire infecté. Toutes les activités sexuelles n’impliquent pas de contact : le cybersexe, le sexe au téléphone ou la masturbation à distance sont des moyens d’éviter le contact. Une bonne utilisation des préservatifs réduit le risque de transmission de MST. Bien que le préservatif soit un moyen efficace de limiter l'exposition, la transmission de maladies peut survenir même lorsqu'un préservatif est utilisé. Les deux partenaires doivent subir un test de dépistage des IST avant d'avoir un contact sexuel, ou avant de reprendre le contact si le partenaire est en contact avec quelqu'un d'autre. De nombreuses infections ne sont pas détectées immédiatement après l’exposition, c’est pourquoi un délai suffisant doit s’écouler entre une éventuelle exposition et le test. Certaines IST, en particulier certains virus persistants tels que le VPH, peuvent ne pas être détectables à l'aide des procédures médicales disponibles. De nombreuses maladies qui impliquent le développement d’infections persistantes peuvent devenir tellement occupées par le système immunitaire que d’autres maladies peuvent être transmises plus facilement. Le système immunitaire inné, dirigé par les défensines anti-VIH, peut empêcher la transmission du VIH lorsque la charge virale est très faible, mais si le système immunitaire est occupé ou submergé par d’autres virus, le VIH peut prendre pied. Certaines IST virales augmentent également considérablement le risque de décès chez les patients infectés par le VIH. Les stratégies visant à accroître le dépistage du VIH et des IST ont été couronnées de succès. Certains établissements utilisent des kits de test à domicile où il est demandé à la personne de renvoyer le test pour un diagnostic ultérieur. D'autres institutions recommandent fortement que les patients précédemment infectés soient retestés pour s'assurer que l'infection a été complètement éliminée. Les nouvelles stratégies visant à encourager les tests répétés incluent l'utilisation de messages texte et d'e-mails comme rappels. Ces types de rappels sont désormais utilisés en complément des appels téléphoniques et des lettres.
Vaccins
Il existe des vaccins qui protègent contre certaines IST virales, comme l'hépatite A, l'hépatite B et certains types de VPH. La vaccination avant les rapports sexuels est recommandée pour assurer une protection maximale. Le développement de vaccins pour protéger contre la gonorrhée se poursuit.
Préservatifs
Les préservatifs et les préservatifs féminins n'offrent une protection que s'ils sont utilisés correctement comme barrière, et uniquement dans la zone qu'ils couvrent. Les zones non couvertes restent sensibles à de nombreuses IST. Dans le cas du VIH, la transmission sexuelle implique presque toujours le pénis, puisque le VIH ne peut pas se propager à travers une peau intacte ; ainsi, une bonne protection du pénis, une bonne utilisation d'un préservatif lors de relations sexuelles vaginales ou anales arrêtent efficacement la transmission du VIH. Le contact avec du liquide infecté sur une peau éraflée est associé à la transmission directe de l'infection par le VIH, qui ne serait pas considérée comme une « infection sexuellement transmissible », mais pourrait théoriquement se produire lors d'un contact sexuel. Cela peut être évité simplement en n’ayant pas de rapports sexuels lorsqu’il y a une plaie ouverte et saignante. D'autres IST, même les infections virales, peuvent être évitées en utilisant des préservatifs en latex, en polyuréthane ou en polyisoprène comme barrière. Certains micro-organismes et virus sont suffisamment petits pour traverser les pores des préservatifs en peau naturelle, mais sont encore trop gros pour traverser les préservatifs en latex ou synthétiques.
Utilisation correcte des préservatifs masculins :
Ne mettez pas le préservatif trop serré, en laissant un bout de 1,5 cm pour l'éjaculation. Évitez de retourner ou de renverser le liquide d’un préservatif usagé, qu’il contienne ou non de l’éjaculat.
Si l’utilisateur essaie de dérouler un préservatif mais se rend compte qu’il l’a utilisé du mauvais côté, alors le préservatif doit être jeté.
Soyez prudent avec le préservatif si vous l'utilisez avec des ongles longs.
Évitez d'utiliser des lubrifiants à base d'huile avec des préservatifs en latex, car l'huile pourrait y provoquer des trous.
Utilisez des préservatifs aromatisés uniquement pour les relations sexuelles orales, car le sucre contenu dans l'arôme peut entraîner des infections à levures s'il est utilisé pour des relations sexuelles vaginales/anales.
Pour vous protéger au mieux, vous et votre partenaire, contre les IST, un vieux préservatif et son contenu doivent être considérés comme contagieux. Par conséquent, l’ancien préservatif doit être éliminé de manière appropriée. Un nouveau préservatif doit être utilisé pour chaque acte sexuel, car une utilisation répétée augmente le risque de rupture du préservatif.
Nonoxynol-9
Les chercheurs espéraient que le nonoxynol-9, un microbicide vaginal, contribuerait à réduire le risque d'IST. Des essais ont cependant montré que ce remède est inefficace et peut être associé à un risque plus élevé d'infection par le VIH chez les femmes.
Enquête
Les femmes sexuellement actives de moins de 25 ans et à risque de plus de 25 ans devraient subir un dépistage annuel de la chlamydia et de la gonorrhée. Après un traitement contre la gonorrhée, tous les patients doivent subir un nouveau test de dépistage de la maladie après trois mois. Les tests d'amplification des acides nucléiques sont la méthode recommandée pour diagnostiquer la gonorrhée et la chlamydia. Ces tests peuvent être effectués à l’aide d’urine chez l’homme et de la femme, de frottis du vagin et du col de l’utérus chez la femme ou de prélèvements urétraux chez l’homme.
Diagnostique
Les tests peuvent concerner une seule infection ou consister en plusieurs tests pour une gamme d’IST, notamment des tests pour la syphilis, la trichomonase, la gonorrhée, la chlamydia, l’herpès, l’hépatite et le VIH. Il n’existe aucune procédure permettant de tester toutes les infections existantes. Les tests IST peuvent être utilisés pour plusieurs raisons :
comme test de diagnostic pour déterminer la cause des symptômes ou de la maladie
comme test de dépistage pour détecter une infection asymptomatique ou présymptomatique
vérifier la santé des partenaires sexuels potentiels si des rapports sexuels non protégés sont prévus (par exemple, au début d'une relation sexuelle mutuellement monogame à long terme, avec le consentement des deux partenaires pour avoir des rapports sexuels non protégés ou pour la procréation).
comme contrôle avant ou pendant la grossesse pour éviter tout danger pour le bébé
comme test après la naissance pour vérifier que le bébé n'a pas contracté une IST de la mère
pour empêcher l’utilisation de dons de sang ou d’organes contaminés
pour retracer les contacts sexuels d'une personne infectée
dans le cadre du contrôle épidémiologique de masse
La détection et le traitement précoces sont associés à une réduction des risques de propagation de la maladie, ainsi qu’à de meilleurs résultats thérapeutiques pour certaines maladies. Il existe souvent une période fenêtre après l’infection pendant laquelle un test d’IST sera négatif. Durant cette période, l'infection peut être transmissible. La durée de cette période varie en fonction de l'infection et du test. Le diagnostic peut également être retardé en raison de la réticence de la personne infectée à consulter un médecin. Un rapport indique que les gens se tournent vers Internet plutôt que vers les professionnels de la santé pour obtenir des informations sur les IST plutôt que sur d'autres problèmes sexuels.
Traitement
En cas de risque élevé d'infection, comme le viol, des associations d'antibiotiques telles que l'azithromycine, le céfixime et le métronidazole peuvent être utilisées. Une option pour traiter les partenaires des patients (porteurs de la maladie) diagnostiqués avec la chlamydia ou la gonorrhée est la thérapie partenaire, dans laquelle le médecin donne une ordonnance ou des médicaments au patient et à son partenaire en même temps, sans qu'il soit nécessaire de procéder à des tests supplémentaires sur le partenaire.
Épidémiologie
Les taux d’incidence des MST restent élevés dans la plupart des pays du monde, malgré les progrès diagnostiques et thérapeutiques qui peuvent rapidement rendre non contagieux de nombreux patients atteints de maladies sexuellement transmissibles et permettre de guérir rapidement la plupart des maladies. Dans de nombreuses cultures, l’évolution des mœurs sexuelles et l’utilisation de contraceptifs oraux ont supprimé les restrictions sexuelles traditionnelles, en particulier pour les femmes, et les médecins et les patients ont du mal à parler ouvertement et franchement des problèmes sexuels. De plus, le développement et la propagation de bactéries résistantes (comme les gonocoques résistants à la pénicilline) rendent difficile le traitement de certaines MST. L’effet des voyages est illustré le plus clairement par la propagation rapide du virus du SIDA (VIH-1) de l’Afrique vers l’Europe et les Amériques à la fin des années 1970. Les IST les plus courantes chez les adolescentes sexuellement actives avec ou sans symptômes du tractus génital inférieur comprennent la chlamydia (10 à 25 %), la gonorrhée (3 à 18 %), la syphilis (0 à 3 %) et la trichomonas (8 à 16 %). ) et le virus de l'herpès simplex (2-12 %). Chez les adolescents sans symptômes d'urétrite, les taux d'incidence comprennent la chlamydia (9 à 11 %) et la gonorrhée (2 à 3 %). Une étude du CDC de 2008 a révélé que 25 à 40 % des adolescentes américaines souffraient de maladies sexuellement transmissibles. Le sida est l'une des principales causes de décès en Afrique subsaharienne. Le VIH/SIDA se transmet principalement lors de rapports sexuels non protégés. Aux États-Unis, plus de 1,1 million de personnes sont atteintes du VIH/SIDA. et ces maladies touchent de manière disproportionnée les Afro-Américains. L'hépatite B est également considérée comme une MST car elle peut se propager par contact sexuel. Les taux sont les plus élevés en Asie et en Afrique, et plus faibles en Amérique et en Europe. Environ deux milliards de personnes dans le monde ont été infectées par le virus de l’hépatite.
Histoire
La première épidémie de syphilis bien documentée en Europe s'est produite en 1494. La maladie s'est déclarée parmi les troupes françaises assiégeant Naples pendant la guerre d'Italie de 1494-98. La cause de la maladie pourrait être l'échange qui a suivi les découvertes de Colomb. Depuis Naples, la maladie s'est répandue dans toute l'Europe, tuant plus de cinq millions de personnes. Jared Diamond déclare : « Lorsque la syphilis a été définitivement documentée pour la première fois en Europe en 1495, les patients développaient souvent des pustules qui couvraient le corps de la tête aux genoux, provoquant une desquamation de la peau du visage et entraînant la mort en quelques mois. » La maladie était bien plus mortelle à l’époque qu’elle ne l’est aujourd’hui. Diamond conclut : « En 1546, la maladie était devenue une maladie dont les symptômes nous sont si bien connus aujourd'hui. » La gonorrhée est documentée depuis au moins 700 ans et est associée à un arrondissement de Paris anciennement connu sous le nom de « Le Clapiers ». C'était un lieu où se rassemblaient les prostituées. Avant l’invention des médicaments modernes, les maladies sexuellement transmissibles étaient généralement incurables et le traitement se limitait au traitement des symptômes de la maladie. Le premier hôpital caritatif pour le traitement des maladies vénériennes a été fondé en 1746 au Lock Hospital de Londres. Le traitement n'a pas toujours été volontaire : dans la seconde moitié du XIXe siècle, les lois sur les maladies contagieuses ont été utilisées pour arrêter les prostituées présumées. En 1924, un certain nombre d'États ont négocié l'Accord de Bruxelles, dans le cadre duquel les États ont convenu de fournir des soins médicaux gratuits ou à faible coût dans les ports aux marins marchands atteints de maladies vénériennes. Le premier traitement efficace contre les maladies sexuellement transmissibles était le salvarsan, un médicament utilisé pour traiter la syphilis. Avec la découverte des antibiotiques, un grand nombre de maladies sexuellement transmissibles sont devenues facilement curables, ce qui, associé à des campagnes de santé publique efficaces contre les MST, a conduit la société à ne plus considérer ces maladies comme un grave danger pour la santé. Durant cette période, l’importance de la recherche des contacts dans le traitement des IST a été reconnue. Retracer les partenaires sexuels des personnes infectées, les tester, traiter les personnes infectées et retrouver leurs contacts a permis aux cliniques de supprimer efficacement les infections dans la population générale. Dans les années 1980, l'idée est née dans l'opinion publique qu'il existait des maladies sexuellement transmissibles qui ne pouvaient être guéries par la médecine moderne, la première étant l'herpès génital et la seconde le sida. Le SIDA en particulier connaît une longue période asymptomatique pendant laquelle le VIH (le virus de l'immunodéficience humaine qui cause le SIDA) peut se répliquer et la maladie peut être transmise à d'autres, suivie d'une période symptomatique qui devient rapidement mortelle si la maladie n'est pas traitée. Le VIH/SIDA est entré aux États-Unis depuis Haïti vers 1969.
"Maladie à virus de Marburg : origines, réservoirs, transmission et lignes directrices." (Grande-Bretagne] GOV.UK. 5 septembre 2014. Récupéré le 03/07/2015.
Villhauer, Tanya (20/05/2005). « Les préservatifs préviennent le VPH ? » Service de santé étudiant de l'Université de l'Iowa/Health Iowa. Récupéré le 26/07/2009.
Desaï, Monica ; Woodhall, Sarah C; Nardone, Antoine ; Brûle, Fiona ; Mercey, Danielle ; Gilson, Richard (2015). "Rappel actif pour augmenter le dépistage du VIH et des IST : une revue systématique." Infections sexuellement transmissibles : sextrans–2014–051930. est ce que je:10.1136/sextrans-2014-051930. ISSN1368-4973
Wilkinson D, Ramjee G, Tolandi M et Rutherford G (2002). Wilkinson D, éd. "Nonoxynol-9 pour prévenir l'acquisition vaginale d'infections sexuellement transmissibles par les femmes et par les hommes." Rév. du système de base de données Cochrane (4) : CD003939. est ce que je:10.1002/14651858.CD003939. PMID 12519623
Gavin L, Moskosky S, Carter M, Curtis K, Glass E, Godfrey E, Marcell A, Mautone-Smith N, Pazol K, Tepper N, Zapata L (25 avril 2014). Division de la santé reproductive, Centre national pour la prévention des maladies chroniques et la promotion de la santé, CDC. "Fournir des services de planification familiale de qualité : recommandations du CDC et des États-Unis. Bureau des Affaires de Population". MMWR. Recommandations et rapports : Rapport hebdomadaire sur la morbidité et la mortalité. Recommandations et rapports / Centers for Disease Control. 63(RR-04) : 1-54. PMID 24759690